Campanha Agosto Dourado incentiva a promoção, proteção e apoio ao aleitamento materno
“Foi muito lindo!”. A declaração revela toda emoção e felicidade que Roberta Perez sentiu quando, logo após o parto cesárea, sua filha Helena foi colocada em seu peito e começou a sugar. “Eu vi a Helena saindo da minha barriga, a enfermeira fez o estímulo no meu peito, viu que estava saindo colostro, a colocou no meu peito e ela começou a mamar na mesma hora. A gente nem imaginava. Ela ficou no meu peito o tempo inteiro, até ser levada para pesar, logo voltou para o meu colo e fomos para o quarto”.
Essa poderia ser a descrição de um momento cotidiano em uma maternidade, não fosse por um fato bastante especial: Roberta teve câncer de mama e foi mastectomizada. “A ginecologista achou que eu poderia amamentar, por conta de ter preservado a auréola e o mamilo”, comenta a mãe da Helena, sentindo-se feliz e realizada prestes a comemorar o primeiro aninho da filha.
Mais do que um momento mágico de comunhão entre mães e filhos e de garantir mais saúde para a vida do bebê, a amamentação é fundamental também para a mãe e por isso é o tema da campanha Agosto Dourado, de incentivo ao aleitamento materno. Na área oncológica, a amamentação tem um papel importante na vida da mulher, ajudando a prevenir o câncer de mama, entre outros. Nos dois lados da história, tanto na relação do aleitamento materno com a prevenção de tumores quanto da possibilidade de mulheres que tiveram câncer de mama amamentar, como fez Roberta, há muitas dúvidas que acabam atrapalhando essa fase que deveria ser tão especial.
Em sua história cheia de grandes emoções, do diagnóstico, passando pelo tratamento até a descoberta da gravidez, a possibilidade de amamentar foi para Roberta mais um capítulo feliz. Ela conta que teve uma grande surpresa, pois sequer imaginava que seria possível amamentar. “Eu não fui bem orientada nessa questão, mas não acho que seja falha médica; é tudo muito recente, o câncer de mama em mulheres jovens, tudo bastante incerto”.
A paciente atribui muito da conquista ao acesso que teve às informações e lamenta que seja um privilégio para poucas. “Minha obstetra conversava com minha oncologista, que disse que eu poderia tentar amamentar. Comecei a pensar nisso na primeira consulta com a pediatra, que tinha uma abordagem bastante humanizada. Ela superestimou minha condição, o que foi positivo, porque me possibilitou amamentar”, recorda. “Ela recomendou que mamadeira e fórmula eu poderia usar, mas teve o diferencial, que tem a ver com privilégio de acesso à saúde e informação, já que a médica prescreveu que a equipe de enfermagem oferecesse o peito antes da fórmula, que a bebê fosse direto para o meu peito, e não usar mamadeira. Sem esse suporte, eu não teria investido nisso, ficaria com a ideia de que se você é mastectomizada não vai amamentar. Tenho noção que o privilégio de acesso me permitiu amamentar a minha filha”.
Estranheza e falta de informação
Na maternidade, as equipes tentavam ajudar; entretanto, enquanto algumas viam com naturalidade a amamentação de Roberta, outras agiam com estranheza, assustadas, e algumas profissionais não sabiam o que fazer. Para a paciente, isso acontece porque muitos não estão acostumados com um caso de mulher mastectomizada amamentando, principalmente pela falta de informação. Muitas me perguntavam: ‘como assim você é mastectomizada e vai amamentar’?”.
A explicação, Roberta recebeu da oncologista: quanto mais estruturas são preservadas, mais vestígios de glândula mamária ficam. “Quando mantêm a auréola e o mamilo, precisa deixar o mínimo de estrutura para preservar o suprimento de sangue e o mamilo não necrosar. Tudo depende se tirou muita estrutura ou não. Lembro que depois da minha mastectomia eu sempre olhava e pensava: tudo bem com o mamilo. Fica uma tensão. Quando deixa um ‘colchãozinho’, mesmo que seja mínimo, ali fica a glândula que pode produzir o leite”.
E foi assim que Roberta conseguiu amamentar por seis meses. No início, colocava a bebê para mamar o colostro e dava a fórmula num copinho – se ela usasse mamadeira no começo poderia rejeitar o peito. Com a ajuda de uma consultora de amamentação começou a introduzir a relactação – Helena mamava ao mesmo tempo o peito e a fórmula por uma pequena sonda. “Novamente, privilégios que sei que eu tive, por poder contratar essa profissional que me ajudou muito, principalmente porque eu estava tendo dificuldades e sentindo dor no mamilo, como muitas mulheres sentem”.
Desafios e culpa
Aos cinco meses o peito estava muito machucado, a bebê queria mamar mais e mais, principalmente pela diferença do fluxo da sonda e do peito. “Foi desafiador, rola culpa, eu tinha a impressão que se desse mamadeira a bebê iria desistir de mamar porque eu sou fraca. Toda culpa que acompanha tantas mulheres”, lembra. “Eu pensava: puxa, agora que consegui não vou desistir. Só que era um sofrimento muito grande”.
Ela ainda tentou fazer a relactação oferecendo o dedo mindinho com a sonda, mas dessa forma a filha ficava três horas mamando; a mãe, sem se mexer esse tempo todo, e quando acabava era hora de recomeçar. “Teve um dia que meu marido fez a relactação com o dedo de madrugada, e falou: não dá mais, você está exausta. Eu chorava. Confesso que me senti um pouco pressionada, a pediatra estava tão empolgada por eu conseguir amamentar, chegou a acreditar que a Helena poderia mamar só no peito, mas eu sabia que não era possível, sabia da minha condição. Mas parecia que eu era fraca por não conseguir”.
A introdução da mamadeira na madrugada trouxe um grande alívio e permitiu que o pai revezasse e ficasse feliz participando da alimentação da bebê. A relactação diurna seguiu até por volta dos seis meses. “Sempre que ela via a sonda no meu peito, pegava o peito e cuspia a sonda”.
Fez a substituição gradual pela mamadeira, mas a amamentação continua, de forma afetiva. “Quando ela se sente insegura, com angústia de separação ou está brigando com o sono, pega o peito. Geralmente mama um pouquinho, depois encosta no meu peito e dorme. Acho bonitinho que ela acalma”, conta a mãe, encantada. “Vejo as fotos e fico feliz de ter podido viver isso, com tranquilidade, porque foi tudo muito bem orientado. Por isso eu falo disso na internet, para ajudar quem não tem acesso à informação”.
Ter informação, aliás, é o principal conselho que Roberta dá para as mães que vivem condições semelhantes, de terem passado por cirurgia depois de câncer de mama, mastectomizadas. Ela busca compartilhar o que aprendeu, como nesses vídeos:
https://www.instagram.com/reel/ChGGhVLgAwT/?igshid=YmMyMTA2M2Y=
https://www.instagram.com/reel/ChGH72UALqB/?igshid=YmMyMTA2M2Y=
Também sugere que as futuras mamães tenham paciência e vivam cada situação conforme ela se apresenta, porque tudo vai depender do momento, da fase e tipo de tratamento, de cada organismo. “Busque sempre orientação com seu médico. Muitas vezes o oncologista não autoriza amamentar, como nos casos em que a mulher toma algum medicamento”, comenta. Nessas horas, a sugestão é aproveitar tudo o que cada fase traz, sem expectativa nem frustrações.
Amamentação pós tratamento deve ser estimulada
“É totalmente possível, viável e indicado que uma mulher que tenha filho amamente depois do seu tratamento de câncer de mama; obviamente há algumas restrições e pontos aos quais as pacientes devem estar alertas”, pondera Fernando de Moura, oncologista clínico na BP – A Beneficência Portuguesa de São Paulo e membro do Comitê Científico do Instituto Vencer o Câncer.
A principal restrição, avisa, é para pacientes que estão em tratamento, que não devem amamentar. “Há casos em que o diagnóstico é feito durante a gestação, o tratamento pode ser realizado enquanto ela está grávida, mesmo recebendo quimioterapia. Mas deve ser desencorajada de amamentar se estiver em tratamento sistêmico, seja com quimioterapia, hormonioterapia ou algumas drogas-alvo, porque essas substâncias podem passar para o leite, levando o bebe a ingerir os medicamentos”.
Para a mulher que já encerrou o tratamento, o oncologista é taxativo: não só pode, como deve amamentar. “Quando a mulher faz mastectomia radical em uma das mamas, vai conseguir amamentar na remanescente. Algumas fazem cirurgia conservadora, em que fica uma parte do tecido mamário; às vezes é possível amamentar naquela mama, em outras o próprio processo de cirurgia rompe vasos que irrigam o tecido mamário, o mamilo, o que dificulta o processo, a mama pode não produzir quantidade adequada de leite”.
No caso de mulheres que fizeram radioterapia, não há risco para o bebê, mas a amamentação pode aumentar bastante o risco de inflamação da mama. Por isso, informa Fernando de Moura, nesses casos os médicos desencorajam o uso daquela mama para amamentar.
“Cada caso deve ser avaliado e é importante o oncologista tirar dúvidas das pacientes. Temos muitas pacientes em idade reprodutiva e o tema pode ser mais uma preocupação, e cabe a nós, oncologistas, tranquilizá-las para que isso não seja uma coisa a mais. O tratamento de câncer já está envolto em mitos, tem a questão estética, a amamentação não deve se tornar mais um problema para essa mulher”, reforça. “Importante é saber que existe possibilidade de amamentar mesmo tendo tido tumor, que não há qualquer risco para o bebê, e que as mulheres que não puderem amamentar não se culpem, porque isso não depende delas, varia pelo tipo de doença. Não tem nada que cabe à paciente”.
Amamentação previne tumores
Fernando de Moura destaca que os benefícios da amamentação para prevenção de tumores já estão bastante estabelecidos na literatura. “Sabemos, com base em vários estudos, que a prática da amamentação reduz o risco de câncer de mama ao longo da vida. O maior estudo de metanálise mostra que cada ano de amamentação – 12 meses – reduz em 4.3% o risco de câncer de mama. Se a mulher amamentou por dois anos, por exemplo, a redução do risco de desenvolver câncer de mama é de cerca de 8% em comparação com uma mulher que nunca amamentou. Os índices se somam e quanto mais tempo a mulher amamenta, maior a redução do risco”.
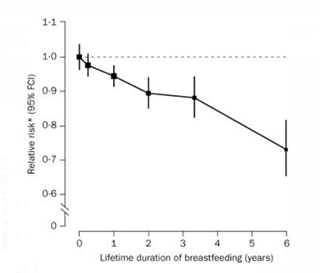
A redução acontece porque quanto mais ciclos ovulatórios a mulher tem, mais ela estará exposta aos hormônios estrogênio e progesterona, que aumentam o risco de alguns tumores, como mama, ovário e endométrio. Por isso, a mulher que começou o ciclo menstrual mais jovem e tem menopausa mais tardia possui maior risco, porque esteve exposta a mais ciclos ovulatórios. “A amamentação retarda a ovulação, normalmente nessa fase a mulher não menstrua. Quanto mais a mulher amamenta, mais retarda o retorno da menstruação após a gestação, reduzindo o número de ciclos ovulatórios ao longo da vida”.
O oncologista cita uma metanálise que aponta redução de risco de câncer de ovário de 30% para mulheres que amamentaram, em comparação com aquelas que nunca amamentaram, com aumento da magnitude do benefício para aquelas que amamentaram por mais tempo. “Varia de 15% de redução, para aquelas que amamentaram por menos de 6 meses, a 36% para as que amamentaram por mais de 12 meses”.
Quanto ao câncer de endométrio, a metanálise indica que a amamentação reduz o risco desse tipo de tumor em 11% em comparação a quem nunca amamentou. “Nesse caso, o tempo mínimo de amamentação para conferir esse benefício deve ser de 3 meses e maiores períodos de amamentação (mais de 6 a 9 meses) não parecem aumentar a magnitude do benefício”.
As mulheres que já tiveram câncer também se beneficiam com a amamentação, ressalta o oncologista, reduzindo o risco de ter outro câncer. “Levando essa informação às pacientes, nós ajudamos a prevenir um segundo tumor”.







