https://youtu.be/mxfDup0bdf8
O câncer de testículo, também chamado de tumor de células germinativas, divide-se em dois grandes grupos: os tumores não seminomatosos e os tumores seminomatosos.
Tumores não seminomatosos
Correspondem a cerca de 60% de todos os tumores de testículo e tendem a surgir antes dos 30 anos de idade. São divididos em vários subtipos: carcinomas embrionários, coriocarcinomas, tumores do saco vitelínico, teratomas imaturos e teratomas maduros.
O teratoma maduro é um tumor classificado como benigno por não desenvolver metástases, apesar de poder apresentar crescimento local, enquanto os demais subtipos são malignos. É importante mencionar que vários subtipos de células do tipo não seminomatosas podem estar presentes no mesmo tumor no momento do diagnóstico, incluindo também até mesmo células do subtipo seminoma. Desta maneira, são classificados como não seminomatosos aqueles tumores apresentando qualquer percentual de algum subtipo celular não seminomatoso, seja de maneira pura ou mista com quaisquer outros tipos celulares.
Cada subtipo de células dos tumores não seminomatosos pode expressar proteínas específicas que caem na circulação sanguínea e podem ser úteis não só para seu diagnóstico, mas também para o prognóstico e acompanhamento. Essas proteínas são chamadas de marcadores tumorais.
Há dois marcadores tumorais mais importantes: a alfafetoproteína (AFP) e a subunidade beta da gonadotrofina coriônica humana (ß-HCG). Nos carcinomas embrionários, os níveis de AFP e ß-HCG podem estar aumentados; nos tumores do saco vitelínico, os níveis de AFP; e nos coriocarcinomas, a ß-HCG. Outro marcador sanguíneo, a desidrogenase láctica (DHL), não é específico de nenhum subtipo, porém pode estar elevado em todos os tumores de testículo.
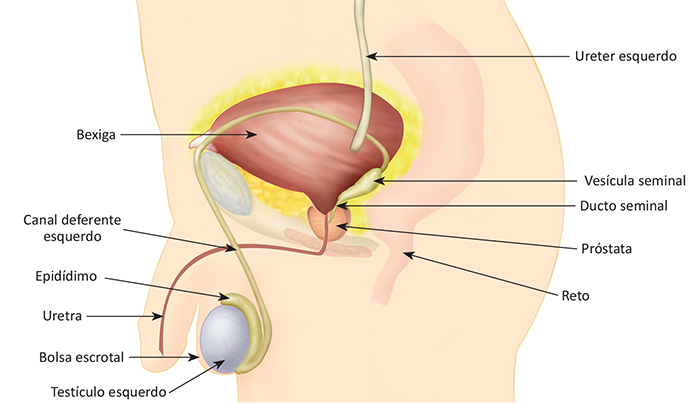
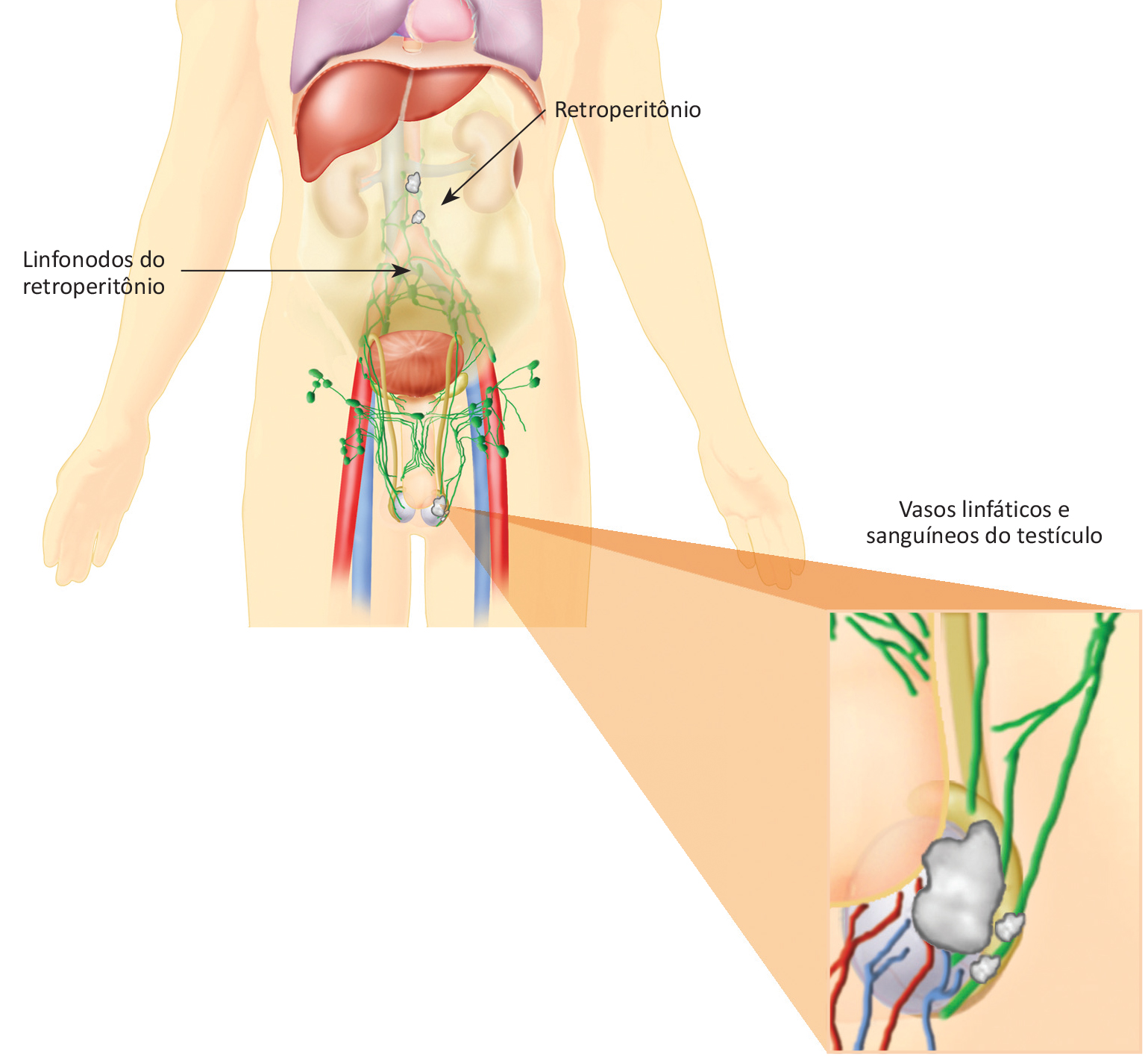
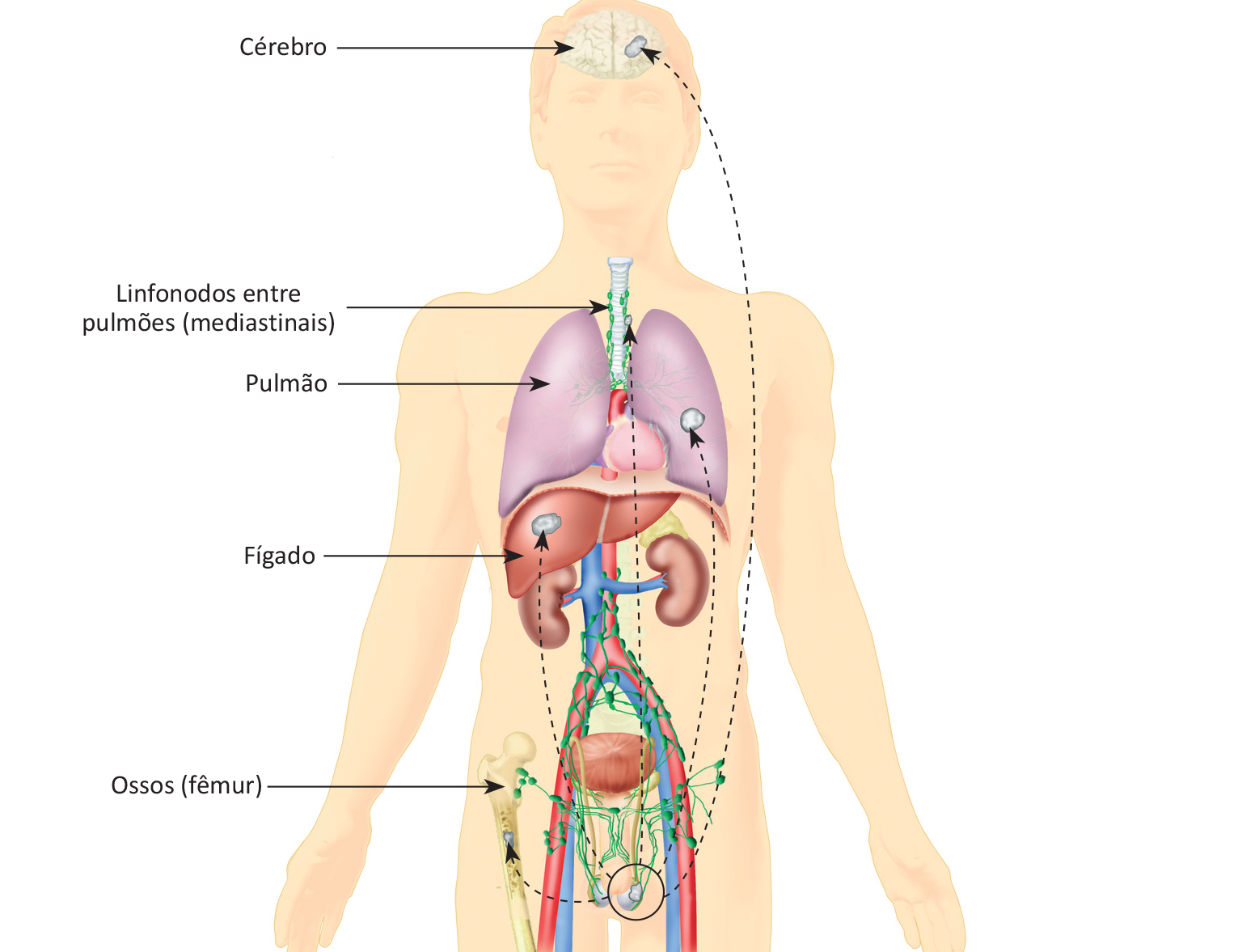
Embora seja raro, é possível ocorrer o aparecimento de um tumor germinativo localizado primariamente nos linfonodos da região do mediastino (interior do tórax entre os dois pulmões) ou mesmo no retroperitônio (região posterior do interior do abdome), sem que haja lesões detectáveis nos testículos.
Tumores seminomatosos
Correspondem a aproximadamente 40% de todos os tumores de germinativos e costumam aparecer em idade um pouco mais avançada, entre os 30 e os 40 anos. Habitualmente representam um tipo de tumor com melhor prognóstico, mesmo no cenário avançado.
Os pacientes com seminoma podem apresentar pequenas elevações dos níveis de ß-HCG, mas nunca de AFP. Se houver elevação de AFP, o diagnóstico de seminoma puro deve ser modificado para não seminoma.
Tipos mais raros
Tumores raros de testículo correspondem a somente 5% de todos os casos: linfomas, sarcomas e tumores de Sertoli e Leydig.