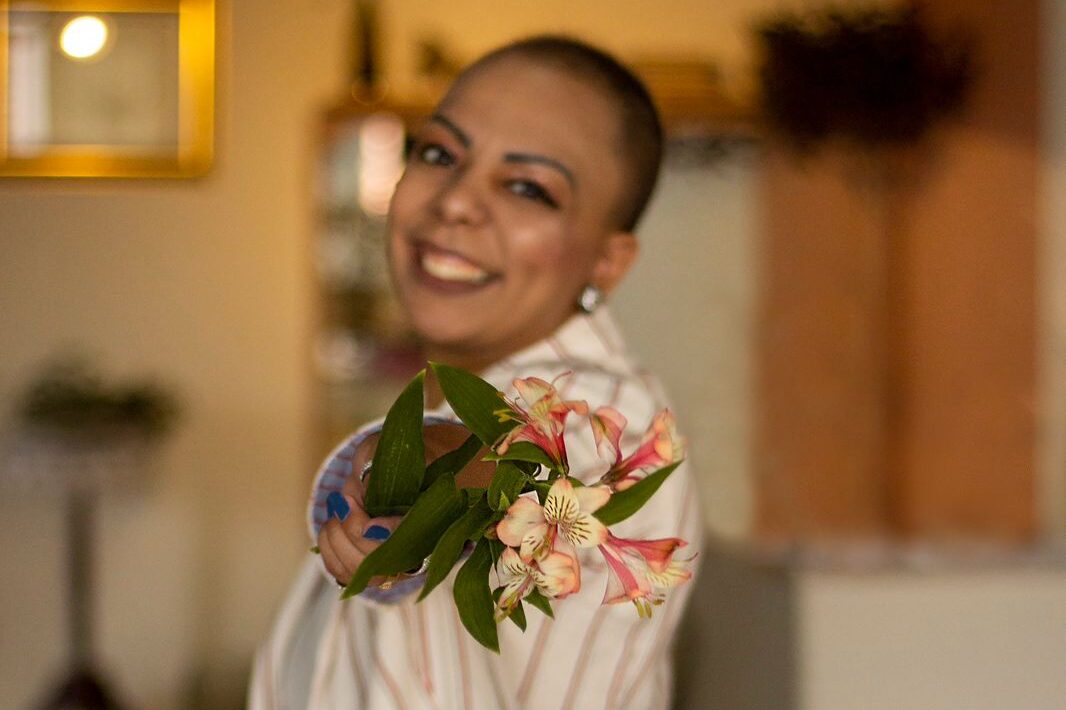“Ela saiu correndo pelo hospital”. Assim Fabiana Granato, mãe da Giulia, descreve a reação da filha quando, aos 10 anos, em setembro de 2023, ouviu a médica dizer que ela tinha leucemia. Naquele momento, a menina ainda não sabia que se tratava de um câncer, mas o fato de ter que ficar internada e mudar sua vida provocou o pânico.
Também foi grande o impacto quando, em novembro de 2025, Maíra Botta ouviu da hematologista, em uma chamada de vídeo enquanto estava no pronto-socorro, que o cenário tinha mudado porque haviam aparecido blastos no exame de sangue da filha Juju, de 7 anos.
Neste Fevereiro Laranja, mês de conscientização sobre as leucemias, o Instituto Vencer o Câncer alerta para a importância de ter um olhar especial para a jornada de crianças e adolescentes diagnosticados com esse tipo de câncer, que é também um desafio para os pais e familiares.
A leucemia — especialmente a LLA (Leucemia Linfoblástica Aguda) — é o câncer mais incidente em crianças e adolescentes no Brasil. Representa cerca de 30% a 35% dos casos e é a principal causa de morte por doença entre 0 e 19 anos. A estimativa do Instituto Nacional do Câncer (INCA) para o triênio 2026-2028 é de 12.220 novos casos por ano, sendo 6.540 casos em homens e 5.680 em mulheres. Ainda de acordo com o INCA, “as leucemias podem ser agrupadas com base na velocidade em que a doença evolui e torna-se grave. Sob esse aspecto, a doença pode ser do tipo crônica (que geralmente agrava-se lentamente) ou aguda (que costuma piorar de maneira rápida)”.
Os números apresentam o cenário, mas não mostram o que acontece dentro do quarto de hospital, na vida das famílias depois do diagnóstico. A mãe que aprende a aplicar injeção na barriga da filha. A adolescente que perde o cabelo. A menina que, no hospital, sonha com o Natal em família.
A boa notícia é que, graças aos avanços da Medicina, há mais opções de tratamentos, o que aumenta as chances de cura.
Leucemia na infância e por que o diagnóstico não é rastreável
O hematologista Phillip Scheinberg, chefe da Hematologia da BP – A Beneficência Portuguesa de São Paulo e membro do Comitê Científico do Instituto Vencer o Câncer explica que existem dois grandes grupos de leucemias agudas: a leucemia linfoide aguda (LLA) e a leucemia mieloide aguda (LMA). A LLA é quase predominantemente da infância e adolescência. A LMA ocorre mais frequentemente em adultos, mas também pode atingir jovens.
Diferentemente de outros tipos de câncer que vêm aumentando em incidência, as leucemias agudas, avisa, não apresentam crescimento nos diagnósticos.
Ele chama atenção para um ponto importante: não existe rastreamento preventivo para leucemia. Não adianta fazer hemograma anual esperando detectar precocemente, porque a leucemia aguda pode surgir de forma abrupta, em questão de semanas.
Os sintomas surgem porque a medula óssea, responsável por produzir as células do sangue, passa a ser ocupada por células doentes. Isso leva à anemia — palidez, fraqueza, falta de ar —, à queda dos neutrófilos, aumentando infecções e febre persistente, e à diminuição das plaquetas, com sangramentos na pele, gengiva ou equimoses. Pode haver aumento de gânglios, fígado e baço.
O tratamento ainda é baseado principalmente em poli quimioterapia. O transplante de medula óssea segue sendo ferramenta fundamental em casos específicos. E, nos últimos anos, terapias como CAR-T passaram a ser utilizadas para casos refratários, inclusive no Brasil, tanto em modelo comercial quanto em pesquisa.
Phillip Scheinberg explica que os resultados no país seguem os dados internacionais: cerca de 50% de sobrevida em pacientes que já haviam esgotado os tratamentos. “Têm crianças que não vão bem e crianças que vão bem em situações que já não tinham mais opções.”
Um dos desafios em crianças e jovens, ressalta o especialista, é a dinâmica do tratamento, que dura meses, com internações por semanas, retornos ao hospital. “Dependendo da idade, é extremamente disruptivo”. O conselho para tornar esse momento mais leve, avisa, é confiar na equipe médica, saber que os tratamentos têm melhorado e são extremamente eficazes e apoiar ao máximo a criança porque, dependendo da idade, é muito difícil para ela entender o que está acontecendo.
A leucemia infantil não é igual à do adulto
Há um importante aspecto que a hematologista Maria Lúcia Lee enfatiza ao falar de leucemia infantil: a doença pode ter o mesmo nome, mas não é a mesma biologia em todas as idades. Ela é coordenadora da Hematologia Pediátrica da BP – A Beneficência Portuguesa de São Paulo e coordenadora do Grupo Brasileiro de Tratamento da Leucemia Infantil (GBTLI). Entre os casos de leucemia em crianças, aproximadamente 80% correspondem à LLA.
Mas o que faz a LLA da infância ser diferente da LLA do adulto?
Segundo a médica, a resposta está na genética da doença. A leucemia é resultado de alterações adquiridas nas células da medula óssea. Cromossomos podem se quebrar, translocações podem ocorrer, genes podem sofrer mutações. Essas alterações determinam o comportamento da doença e, principalmente, o prognóstico.
Na infância — especialmente entre 2 e 5 anos, faixa etária de maior incidência — predominam alterações genéticas associadas a melhor resposta ao tratamento. “Uma criança com leucemia hoje tem praticamente de 85% a 90% de chance de ser curada”, explica. Ela ressalta que existem subgrupos com taxas ainda maiores.
Já na faixa dos adolescentes e adultos jovens, aproximadamente entre 15 e 30 anos — o grupo que a medicina chama de AYA (adolescent and young adult) — o perfil genético muda. Tornam-se mais frequentes alterações associadas a maior complexidade biológica e risco.
O resultado é uma diferença concreta nas taxas de cura: jovens entre 15 e 30 anos apresentam taxas ao redor de 70%. Ainda assim, esse número representa uma evolução histórica. Até pouco tempo atrás, adolescentes tratados com protocolos “de adulto” tinham sobrevida muito inferior, próxima de 40%. A melhora ocorreu quando passaram a ser tratados com esquemas inspirados nos protocolos pediátricos.
Há outro aspecto: crianças toleram melhor a quimioterapia do que adultos. Maria Lúcia explica que a medula óssea infantil possui maior reserva funcional e maior capacidade de regeneração. Enquanto, com o envelhecimento, parte do tecido medular é substituída por gordura, na criança ele permanece ativo. Isso não significa que o tratamento não seja intenso. A quimioterapia é agressiva e atinge células doentes e saudáveis, mas os tecidos infantis se recuperam com maior eficiência.
Já para adolescentes, com desafios biológicos e emocionais, a especialista Lee destaca que o tratamento não pode ser apenas farmacológico. Perder o cabelo aos 15 anos, ver o rosto inchar por efeito do corticoide, afastar-se da escola e dos amigos são impactos profundos. “A aderência ao tratamento é crucial”, enfatiza. Se o adolescente não compreende ou não aceita o tratamento, pode não seguir corretamente as orientações, o que interfere diretamente no resultado. Por isso, equipes multidisciplinares são fundamentais, com psicólogos, assistentes sociais, enfermeiros e médicos trabalhando integrados.
Ela aponta que o transplante de medula óssea continua sendo indicado em um grupo específico — cerca de 5% a 6% dos casos — quando a doença não pode ser curada com as estratégias usuais. O objetivo, sempre que possível, é evitar ou postergar o transplante.
Imunoterapia e terapia-alvo: o impacto do cromossomo Filadélfia
Entre os marcos mais relevantes das últimas décadas, ressalta Maria Lúcia Lee, está o tratamento da LLA com cromossomo Filadélfia. Essa alteração ocorre quando os cromossomos 9 e 22 trocam fragmentos, formando o chamado cromossomo Filadélfia, que estimula a proliferação descontrolada das células leucêmicas.
Durante muitos anos, essa forma de leucemia tinha prognóstico extremamente desfavorável. No início dos anos 2000, surgiu uma droga capaz de bloquear especificamente essa alteração genética. O resultado foi transformador: uma doença antes praticamente incurável passou a apresentar taxas de cura próximas de 70%.
Adolescentes apresentam maior incidência desse subtipo e, por isso, se beneficiaram significativamente dessa terapia-alvo. Em alguns casos, houve redução até mesmo na necessidade de transplante de medula óssea.
Outro avanço importante é o uso de blinatumomabe, um imunoterápico biespecífico que atua conectando duas células: de um lado, reconhece o marcador CD19 presente nas células leucêmicas B; do outro, ativa os linfócitos T, que passam a destruir essas células doentes. A hematologista avalia que a grande vantagem, por ser um medicamento altamente direcionado, é poupar outros tecidos e reduzir efeitos colaterais graves associados à quimioterapia tradicional. Inicialmente usado em recidivas, passou a ser incorporado como estratégia de primeira linha em subgrupos específicos.
No Brasil, o blinatumomabe já é aprovado no Sistema Único de Saúde (SUS) para casos recidivados precocemente. Ainda não está incorporado como primeira linha no SUS, mas é utilizado na rede privada e em situações específicas com apoio institucional. Maria Lúcia Lee destaca que essa droga permitiu resgatar pacientes que antes não tinham mais opção terapêutica.
Brasil acompanha avanços internacionais
O Grupo Brasileiro de Tratamento da Leucemia Infantil (GBTLI) foi criado em 1980 pela Dra. Silvia Brandalise e desenvolveu protocolos nacionais de tratamento. Maria Lucia Lee conta que o protocolo atual, iniciado em 2023, foi elaborado durante a pandemia e já inclui mais de 1.300 crianças. Um dos objetivos centrais foi reduzir a mortalidade na fase inicial do tratamento — a chamada morte indutória.
Nos protocolos anteriores, a taxa de morte indutória na LLA era de cerca de 6%. No protocolo atual, caiu para aproximadamente 3,2%. Na LMA, a mortalidade indutória, que era próxima de 30%, caiu para cerca de 10%. “O nosso alvo é a criança SUS”, afirma a especialista, ressaltando que em centros estruturados, uma criança atendida pelo SUS dificilmente deixará de receber o melhor tratamento disponível dentro da realidade nacional.
Ao falar sobre avanços, Maria Lúcia faz questão de destacar que a visão de que “pouco pode ser feito no Brasil” não corresponde à realidade. Ela compara sistemas internacionais e defende que o SUS, apesar das limitações, oferece tratamento estruturado e organizado para câncer infantil. Ela considera que o cenário atual é resultado de décadas de pesquisa, protocolos colaborativos e incorporação gradual de novas terapias. E, sobretudo, de uma mudança de perspectiva: leucemia infantil hoje é, na maioria dos casos, uma doença curável.
Para conhecer mais das histórias de Giulia e Juju, leia o texto: O susto da palidez, dois anos de tratamento e o amor ajudando a cura
Texto de Vivi Griffon