Os sintomas do câncer de pele nem sempre chamam atenção no começo: muitas vezes aparecem como uma ferida pequena que não cicatriza, uma mancha que muda de cor ou uma “pinta diferente das outras”. Ainda assim, esse cuidado com a pele faz enorme diferença, porque no Brasil, este é o tipo de câncer mais frequente: estima-se que responda por cerca de 30% a 33% de todos os diagnósticos de câncer. São estimados 263.280 novos casos de câncer de pele não melanoma para cada ano do triênio de 2026 a 2028.
Neste guia, você vai entender o que observar na prática (incluindo a regra ABCDE), como cada tipo costuma se manifestar (melanoma e não melanoma), o que pode ser confundido com câncer de pele, quando buscar avaliação médica e como funciona o diagnóstico com dermatoscopia e biópsia.
Pontos importantes
- Ferida que não cicatriza em 4 semanas (1 mês), que forma casquinha, sangra ou “melhora e volta”, é um dos sinais mais clássicos de alerta.
- A regra ABCDE ajuda a identificar pintas/manchas suspeitas, mas nem todo câncer de pele segue o ABCDE (especialmente algumas formas nodulares).
- Existem dois grandes grupos: câncer de pele não melanoma (principalmente carcinoma basocelular e carcinoma espinocelular) e melanoma (menos comum, porém mais agressivo).
- A avaliação deve ser rápida quando há mudança acelerada, sangramento espontâneo, dor nova, lesão que cresce ou ferida persistente.
- O diagnóstico costuma começar com exame clínico + dermatoscopia e é confirmado por biópsia com exame histopatológico (padrão-ouro).
Sinais e sintomas de câncer de pele (o que observar na prática)
Os sintomas do câncer de pele variam conforme o tipo e o local do corpo, mas há padrões que se repetem. Em geral, o alerta vem de mudanças: algo que surge “do nada” e não parece com o restante da pele, ou uma lesão antiga que começa a se comportar diferente.
Também vale um princípio simples e útil: a pele costuma dar sinais visíveis antes de dar sintomas intensos. Por isso, observar (e registrar) é parte importante da detecção precoce.
Sinais gerais mais comuns (qualquer tipo)
Alguns sinais aparecem em diferentes tipos de câncer de pele e merecem atenção mesmo quando não há dor.
Ferida que não cicatriza (regra das 4 semanas / 1 mês)
Uma ferida que não cicatriza em cerca de 4 semanas é um dos sinais mais relevantes. Pode ser uma “machucadinha” que:
- forma casquinha repetidamente;
- sangra com facilidade;
- parece cicatrizar e depois abre de novo;
- persiste no mesmo lugar sem motivo claro.
Esse padrão é frequente em câncer de pele não melanoma, especialmente em áreas expostas ao sol (rosto, orelhas, couro cabeludo, pescoço, braços e mãos). O Ministério da Saúde reforça o diagnóstico precoce e a importância de não ignorar lesões persistentes: veja a página oficial sobre diagnóstico precoce do câncer de pele.
Manchas que coçam, descamam ou sangram
Coceira e descamação podem acontecer em condições benignas (como dermatite), mas acendem alerta quando:
- aparecem em uma lesão nova;
- persistem por semanas;
- vêm acompanhadas de sangramento, crosta ou ferida;
- a área fica áspera, “lixosa”, endurecida ou sensível.
Se uma mancha ou placa descamativa não melhora com cuidados básicos e persiste, vale avaliação dermatológica para descartar carcinoma espinocelular ou lesões precursoras, como queratose actínica.
Lesões que crescem ou mudam rapidamente
Mudança rápida é um sinal forte. Procure um dermatologista se você notar:
- aumento visível de tamanho em semanas;
- mudança de cor (escurecer, ficar avermelhado, “manchar” ao redor);
- mudança de formato (borda ficando irregular);
- elevação/nódulo surgindo onde antes era plano;
- sangramento sem trauma.
Entre os sintomas do câncer de pele, a evolução (mudança ao longo do tempo) costuma ser um dos critérios mais importantes, porque separa lesões estáveis de lesões ativas.
Regra ABCDE (para pintas/manchas pigmentadas)
A regra ABCDE é um guia prático para observar pintas e manchas escuras (lesões pigmentadas). Ela não substitui o médico, mas ajuda a identificar sinais suspeitos.
A: Assimetria
Uma metade da pinta não parece com a outra. Pintas benignas tendem a ser mais simétricas; lesões suspeitas podem ter formato “torto”, sem padrão.
B: Bordas irregulares
Bordas recortadas, mal definidas, “denteadas” ou que parecem se espalhar na pele ao redor merecem atenção.
C: Cor variável
Uma mesma lesão com várias cores (marrom claro e escuro, preto, avermelhado, acinzentado, azulado) ou que muda de cor com o tempo é um sinal de alerta.
D: Diâmetro > 6 mm
Como regra geral, diâmetro maior que 6 mm aumenta a suspeita. Mas atenção: melanomas podem ser menores, especialmente no início. O tamanho sozinho não descarta nem confirma.
E: Evolução (mudança ao longo do tempo)
O “E” é frequentemente o mais útil na vida real: a pinta mudou? Cresceu, escureceu, elevou, passou a coçar, doer ou sangrar? Se sim, precisa ser avaliada.
Uma dica prática: se você tem uma pinta que te preocupa, fotografe com boa luz, mantendo distância parecida, e coloque um referencial de tamanho (como uma régua ou moeda) para comparar a evolução. Isso ajuda muito na consulta, e evita confiar apenas na memória.
Lembre-se de que, eventualmente, um melanoma pode não ter essas características. Então, uma lesão nova que mudou de aspecto precisa de uma avaliação médica.
Como o câncer de pele pode “parecer” (exemplos visuais por descrição)
Sem substituir imagens ou diagnóstico médico, estas descrições ajudam a reconhecer padrões comuns:
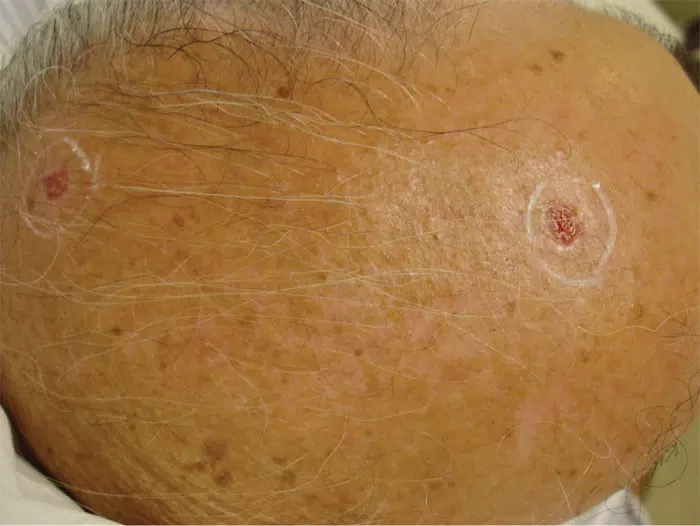
- “Bolinha perolada” brilhante, cor da pele ou rosada, às vezes com vasinhos aparentes: típico de carcinoma basocelular.
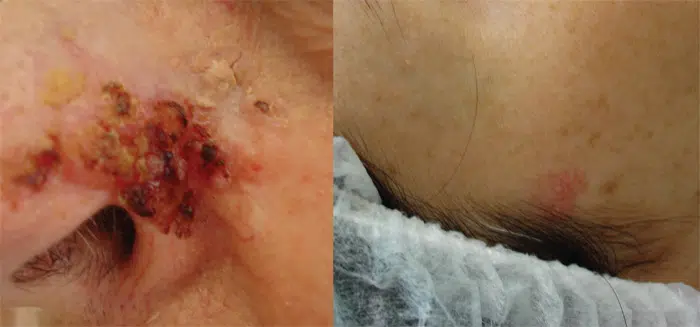
- Ferida com crosta recorrente no mesmo lugar, que sangra ao lavar o rosto ou ao secar com toalha: comum em não melanoma.
- Placa áspera, avermelhada, que descama e parece “lixa”: pode sugerir queratose actínica ou carcinoma espinocelular.
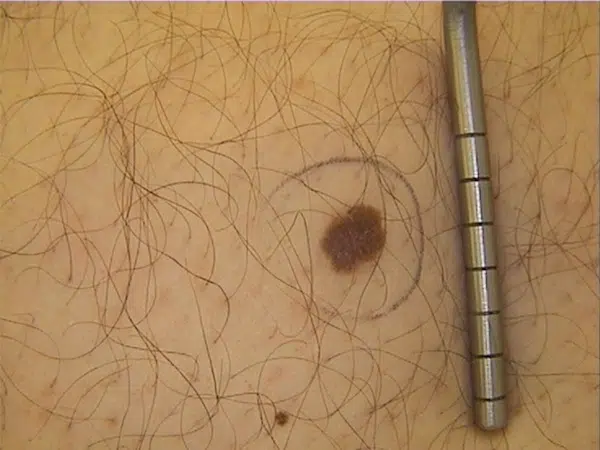
- Pinta muito diferente das outras (o “patinho feio”), com cores variadas e mudança recente: alerta para melanoma.
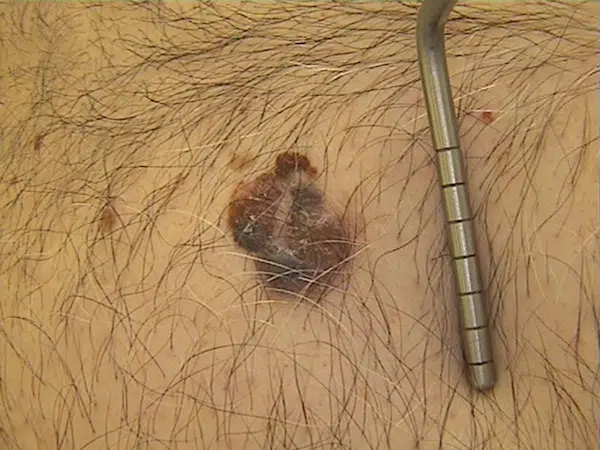
- Nódulo escuro ou avermelhado que cresce rápido e pode sangrar: atenção para melanoma nodular, que nem sempre segue o ABCDE clássico.




Sintomas específicos por tipo
Entender o “jeito” de cada tipo ajuda a não ignorar sinais.
Carcinoma basocelular (CBC): sinais típicos
O carcinoma basocelular é o tipo mais comum de câncer de pele não melanoma. Costuma crescer lentamente e raramente dá metástase, mas pode causar destruição local se não tratado.
Sinais frequentes:
- lesão perolada/translúcida, brilhante;
- “carocinho” rosado que aumenta devagar;
- presença de vasinhos na superfície;
- ferida que não cicatriza ou que cicatriza e volta;
- pode parecer uma pequena cicatriz endurecida.
Locais comuns: rosto (nariz, bochechas), orelhas, couro cabeludo, pescoço.
Carcinoma espinocelular (CEC): sinais típicos
O carcinoma espinocelular (ou epidermoide) pode ter comportamento mais agressivo que o CBC, com maior chance de se espalhar em alguns casos, especialmente quando negligenciado.
Sinais frequentes:
- nódulo firme avermelhado;
- placa áspera e descamativa persistente;
- lesão que lembra verruga e cresce;
- ferida dolorida ou sensível ao toque, às vezes com crosta.
Locais comuns: áreas muito expostas ao sol (face, lábio inferior, orelhas, dorso das mãos e antebraços). Em pessoas imunossuprimidas, o risco pode ser maior e o acompanhamento deve ser mais rigoroso.
Melanoma: sinais típicos e alertas
O melanoma é menos comum, mas é o tipo mais associado a desfechos graves. Ele pode surgir de uma pinta existente ou aparecer como uma lesão nova.
Sinais frequentes:
- pinta/mancha que muda (ABCDE, especialmente evolução);
- lesão escura com várias cores;
- bordas irregulares e assimetria;
- coceira, dor ou sangramento em uma pinta que antes era “normal”.
Um ponto importante: o melanoma pode aparecer em áreas pouco expostas ao sol, como palmas das mãos, plantas dos pés, entre os dedos, sob as unhas (melanoma subungueal) e até mucosas. O Ministério da Saúde chama atenção para ocorrências em palmas/plantas em pessoas negras e para o fato de que tatuagens podem esconder lesões, dificultando a percepção de mudanças.
O que pode ser confundido com câncer de pele (diagnósticos diferenciais)
Nem toda mancha ou ferida é câncer, mas algumas condições podem se parecer. Entre os diagnósticos que mais confundem:
- Queratose seborreica (lesão “colada” na pele, verrucosa, geralmente benigna)
- Dermatite/eczema (coceira e descamação, costuma melhorar e piorar)
- Psoríase (placas vermelhas com escamas, geralmente em múltiplas áreas)
- Verrugas (HPV), calos e hiperqueratoses
- Micose (lesões arredondadas, bordas ativas, melhora com antifúngico)
- Hemangiomas/angiomas rubi (pontinhos vermelhos benignos)
- Foliculite/espinhas (inflamação, tende a resolver)
- Nevo (pinta) benigno estável por anos
A diferença costuma estar na persistência, na evolução e em sinais como sangramento fácil, borda irregular, múltiplas cores e ferida que não fecha.
Quando procurar um dermatologista (critérios objetivos)
Uma regra prática: se você está em dúvida, vale checar. Mas há situações em que a avaliação deve ser rápida, porque o tempo pode mudar o tratamento.
Situações em que a avaliação deve ser imediata
Procure um dermatologista com prioridade (ou serviço de saúde) se houver:
- ferida que não cicatriza em 4 semanas;
- lesão que sangra espontaneamente ou com mínimo atrito;
- pinta/mancha com mudança rápida (tamanho, cor, formato);
- lesão com múltiplas cores ou bordas muito irregulares;
- nódulo que cresce e fica endurecido;
- lesão dolorosa nova, principalmente se persistente;
- alteração suspeita sob a unha (faixa escura que aumenta, pigmento que “invade” a cutícula);
- lesão nova em palmas e plantas que muda ou não melhora.
Se possível, leve para a consulta: fotos anteriores (se tiver), data aproximada de início, sintomas associados (coceira, dor, sangramento) e histórico de exposição solar/queimaduras.
Quem deve fazer check-up regular (grupos de risco)
Algumas pessoas se beneficiam de check-up dermatológico periódico, mesmo sem sintomas:
- pele muito clara, olhos claros, sardas (maior sensibilidade ao UV);
- histórico pessoal de câncer de pele;
- histórico familiar de melanoma;
- muitas pintas (especialmente atípicas);
- exposição solar ocupacional (trabalho ao ar livre);
- uso prévio de bronzeamento artificial;
- queimaduras solares importantes, sobretudo na infância;
- imunossuprimidos (transplantados, uso prolongado de imunossupressores, algumas doenças).
O dermatologista pode orientar a frequência ideal (por exemplo, anual ou semestral, conforme o risco).
Como é feito o diagnóstico (o que esperar da consulta)
Entender o processo reduz a ansiedade e ajuda a tomar decisões. Em geral, o diagnóstico é direto e baseado em exame especializado.
Exame clínico da pele
O dermatologista avalia:
- a lesão principal (cor, borda, textura, localização);
- o restante da pele (busca de “patinho feio” e outras lesões);
- couro cabeludo, orelhas, unhas e áreas menos lembradas;
- histórico: tempo de evolução, sintomas, exposição solar, fatores de risco.
Em muitos casos, o médico faz um mapeamento e pode sugerir acompanhamento fotográfico (incluindo fotografia digital seriada).
Dermatoscopia (para que serve)
A dermatoscopia usa um aparelho (dermatoscópio) que amplia e ilumina a pele, permitindo ver estruturas que não são visíveis a olho nu. Isso ajuda a:
- diferenciar lesões benignas de suspeitas;
- decidir se uma pinta precisa de biópsia;
- identificar padrões típicos de melanoma e de câncer de pele não melanoma.
É um exame rápido, indolor e feito no consultório.
Biópsia e exame histopatológico (confirmação)
A confirmação do câncer de pele é feita por biópsia e análise em laboratório (exame histopatológico). O tipo de biópsia depende do caso:
- excisional (retira toda a lesão, comum em suspeita de melanoma pequeno);
- incisional (retira parte, quando a lesão é grande);
- shave/punch (técnicas específicas conforme localização e suspeita).
O laudo define o tipo, a profundidade e outras características que orientam o tratamento.
Exames de imagem (quando entram, em casos selecionados/avançados)
A maioria dos casos de câncer de pele é resolvida com diagnóstico clínico + biópsia. Exames de imagem (ultrassom, tomografia, PET-CT) podem ser solicitados quando:
- há suspeita de doença mais avançada;
- existem linfonodos aumentados;
- o melanoma tem critérios que elevam risco de disseminação;
- o médico precisa estadiar antes de definir tratamento.
Prevenção do câncer de pele (rotina realista)
Prevenir não é “nunca pegar sol”; é reduzir o risco com hábitos consistentes. A fotoproteção funciona melhor quando vira rotina. Ao se expor ao sol, faça com responsabilidade.
Evitar sol forte (horário crítico)
A recomendação mais comum é evitar exposição direta nos horários de maior intensidade, geralmente entre 9h e 16h. Se você precisa estar ao ar livre nesse período:
- busque sombra sempre que possível;
- use barreiras físicas (roupas, chapéu, óculos);
- reforce o protetor e a reaplicação.
Protetor solar: como escolher e como usar
O protetor solar é uma das ferramentas mais importantes para reduzir danos por UV (UVA e UVB). Para o dia a dia, priorize:
- amplo espectro (protege contra UVA e UVB);
- textura que você consiga usar todo dia (gel, creme, fluido, spray com cuidado);
- resistência à água/suor se houver atividade física.
Uma referência institucional sobre impacto e prevenção está nas páginas do INCA sobre câncer de pele melanoma e câncer de pele não melanoma, além da Sociedade Brasileira de Dermatologia em câncer da pele.
FPS mínimo recomendado (varia entre fontes)
Você pode encontrar recomendações diferentes (por exemplo, FPS 15+ como mínimo em algumas orientações gerais e FPS 30 em muitas recomendações dermatológicas). Para uma regra prática e segura:
- FPS 30 amplo espectro costuma ser o mínimo para uso diário em boa parte das pessoas (embora FPS 50 seja mais seguro), desde que aplicado em quantidade adequada e reaplicado.
- Em exposição intensa (praia, piscina, esportes ao ar livre, trabalho sob sol), considerar FPS mais alto e, principalmente, reaplicação correta e proteção física.
Mais importante do que “o número perfeito” é usar a quantidade adequada, cobrir áreas esquecidas (orelhas, nuca, mãos) e reaplicar.
Reaplicação e situações que “removem” o produto
Reaplique, em geral:
- a cada 2 horas em exposição contínua;
- após entrar na água, suar muito ou se secar com toalha;
- após atividade física intensa.
Lembrete útil: maquiagem com FPS ajuda, mas raramente substitui a quantidade necessária de protetor quando há sol forte.
Proteção física (roupas, chapéu, óculos, sombra, FPU)
Barreiras físicas reduzem a dependência de reaplicação constante e são essenciais para quem trabalha ao ar livre.
Priorize:
- roupas de manga longa e tecidos mais fechados;
- peças com FPU (fator de proteção ultravioleta) quando possível;
- chapéu de aba larga (protege rosto, orelhas e nuca);
- óculos com proteção UV;
- guarda-sol/sombra (lembrando que areia e água refletem UV).
Autoexame: frequência e passo a passo
O autoexame ajuda a perceber a evolução — o “E” do ABCDE. Uma boa frequência é mensal (ou a cada 1–2 meses, se for mais realista), além de um check-up profissional conforme risco.
Como examinar áreas difíceis e quando fotografar lesões
Faça o autoexame com boa luz e um espelho de corpo + espelho de mão. Um checklist prático:
- Rosto e couro cabeludo: separe o cabelo com pente ou peça ajuda.
- Orelhas e atrás das orelhas: área comum e esquecida.
- Pescoço, nuca e ombros.
- Braços e antebraços: incluindo cotovelos.
- Mãos: dorso, palmas, entre os dedos e unhas.
- Tórax e abdômen: homens também devem observar o tronco.
- Costas e nádegas: use espelhos ou peça ajuda.
- Genitais e virilha: sim, melanoma pode aparecer em áreas pouco expostas.
- Pernas e pés: canelas, atrás dos joelhos, plantas, calcanhares, entre os dedos e unhas dos pés.
Quando fotografar:
- se a lesão é nova e você quer acompanhar;
- se você notou mudança (cor, tamanho, borda);
- se é uma área de difícil visualização.
Como fotografar melhor:
- boa luz natural, sem filtro;
- mesma distância sempre;
- inclua uma régua/moeda para escala;
- anote a data e os sintomas (coça, dói, sangra).
Bronzeamento artificial: por que evitar (e status legal no Brasil)
Bronzeamento artificial aumenta a exposição à radiação UV de forma intensa e desnecessária, elevando muito o risco de câncer de pele e envelhecimento precoce. No Brasil, o uso de câmaras de bronzeamento com finalidade estética é proibido pela Anvisa (RDC nº 56/2009). Se a motivação é estética, existem alternativas mais seguras, como autobronzeadores (que não envolvem UV), ainda assim com orientação de uso.
Perguntas frequentes sobre sintomas do câncer de pele
Câncer de pele dói? Quais sintomas do câncer de pele aparecem primeiro?
Nem sempre. Muitos sintomas do câncer de pele começam sem dor, como ferida que não cicatriza, mancha que muda ou lesão que sangra fácil. Dor pode aparecer mais tarde ou em alguns casos, então não espere doer para procurar avaliação.
Como é a ferida do câncer de pele?
Um sinal clássico é a ferida que não cicatriza em 4 semanas, forma crosta e pode sangrar ao mínimo toque. Em alguns casos, parece “cicatrizar e voltar” no mesmo ponto, especialmente no rosto e orelhas.
Quanto tempo demora para o câncer de pele se espalhar?
Depende do tipo. Em geral, carcinoma basocelular cresce mais lentamente e raramente se espalha, enquanto carcinoma espinocelular e principalmente melanoma podem ser mais agressivos. Por isso, sintomas do câncer de pele com evolução rápida exigem avaliação imediata.
Melanoma pode aparecer em área pouco exposta ao sol?
Sim. Embora muitos casos ocorram em áreas expostas, o melanoma pode surgir em palmas, plantas, unhas e mucosas. Por isso, o autoexame deve incluir pés, mãos e unhas, além de áreas “escondidas”.
Toda pinta que cresce é câncer?
Não. Pintas podem mudar por motivos benignos, mas crescimento acompanhado de assimetria, bordas irregulares, cor variável e evolução (regra ABCDE) aumenta a suspeita. Quando houver mudança recente, o ideal é avaliação com dermatoscopia.
Quais são os sintomas do câncer de pele não melanoma (CBC e CEC)?
Os sintomas do câncer de pele não melanoma incluem lesão perolada ou brilhante (CBC), ferida que não cicatriza, e placa áspera/descamativa ou nódulo firme avermelhado (CEC). Sangramento fácil e crescimento progressivo também são sinais comuns.
O que é mais importante na regra ABCDE para identificar sintomas do câncer de pele?
Todos os critérios ajudam, mas o E de Evolução costuma ser decisivo: uma pinta que muda ao longo do tempo merece atenção. Mudança de cor, crescimento, sangramento ou novo relevo são sinais que justificam consulta.
Tatuagem pode esconder sintomas do câncer de pele?
Pode. Pigmentos e desenhos podem dificultar perceber mudanças em pintas e manchas, atrasando a identificação de sintomas do câncer de pele. Se houver uma lesão dentro ou próxima da tatuagem que mudou, procure um dermatologista.
Protetor solar impede vitamina D?
O uso de protetor reduz a radiação UVB na pele, mas na prática muitas pessoas não aplicam na quantidade ideal e ainda recebem algum UV. Se houver preocupação com vitamina D, o mais seguro é discutir com seu médico e, se necessário, dosar e suplementar, sem “trocar” isso por exposição solar intensa.
Se eu notar sintomas do câncer de pele, o que devo fazer antes da consulta?
Registre a data aproximada de início, tire foto com escala (régua/moeda), anote sintomas (coceira, dor, sangramento) e evite “cutucar” ou usar ácidos/receitas caseiras. Marque avaliação dermatológica, porque o diagnóstico depende de exame e, se necessário, biópsia.



