O câncer de pele, da mesma forma que os demais tipos, é formado pelo crescimento descontrolado de células da pele. Na maioria dos casos, é associado à exposição aos raios ultravioleta (UV) do sol ou mesmo de outras fontes, como o bronzeamento artificial. No Brasil, este é o tipo de câncer mais frequente: estima-se que responda por cerca de 30% a 33% de todos os diagnósticos de câncer. São estimados 263.280 novos casos de câncer de pele não melanoma para cada ano do triênio de 2026 a 2028.
A boa notícia é que, na maioria dos casos, o câncer de pele tem alta chance de cura quando identificado cedo. Neste guia, você vai entender os principais tipos (melanoma e não melanoma), fatores de risco, sinais de alerta (incluindo a regra do ABCDE), como é feito o diagnóstico, quais tratamentos existem (inclusive no SUS) e como se prevenir no dia a dia.
Pontos importantes
- É o câncer mais comum no Brasil: representa cerca de 30% a 33% de todos os cânceres diagnosticados (INCA).
- Existem dois grandes grupos: câncer de pele não melanoma (mais frequente e geralmente menos letal) e melanoma (mais raro, porém mais agressivo se avançado).
- Sinais de alerta podem ser discretos: nódulos na pele, feridas que não cicatrizam, manchas que crescem, pintas que mudam e lesões que sangram merecem avaliação médica.
- A regra do ABCDE salva vidas: Assimetria, Bordas, Cor, Diâmetro e Evolução ajudam a reconhecer lesões suspeitas.
- Prevenção é prática e eficaz: protetor solar, roupas, sombra, evitar 9h–16h e zero bronzeamento artificial reduzem muito o risco.
O que é câncer de pele?
Definição e panorama geral
Câncer de pele compreende um conjunto de doenças em que células da pele passam a se multiplicar de forma anormal, formando lesões que podem variar de manchas e feridas a nódulos e pintas irregulares.
Ele pode surgir em áreas muito expostas ao sol (rosto, orelhas, pescoço, braços e mãos), mas também pode aparecer em regiões menos óbvias, como couro cabeludo, costas, plantas dos pés e sob as unhas.
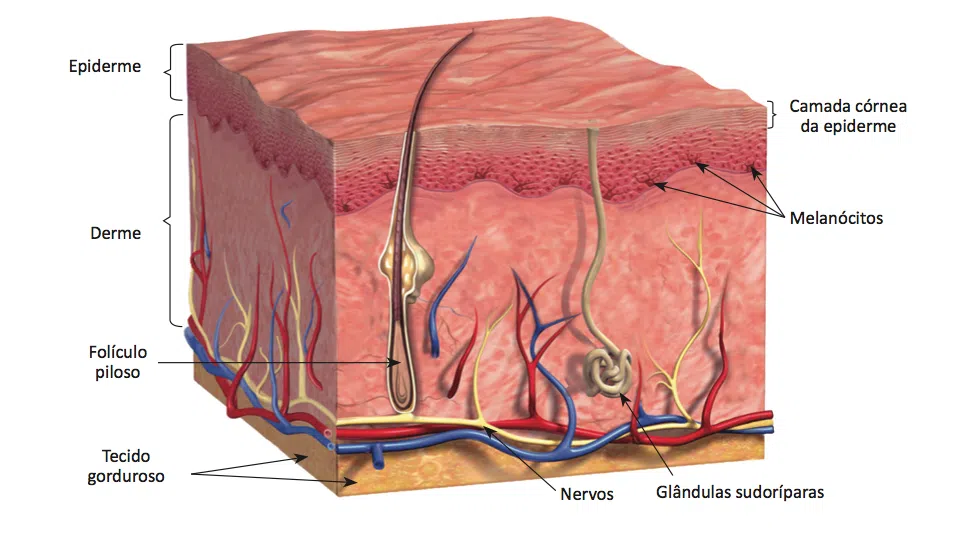
A pele
A pele é responsável por proteger contra o calor, a luz e os traumas, além de ajudar no controle da temperatura. Funciona como um reservatório de gordura e água e é o órgão responsável pele síntese de vitamina D. Tem três grandes camadas: epiderme, derme e gordura (ou camada subcutânea).

Epidemiologia e incidência (Brasil e mundo)
No Brasil, o câncer de pele é o mais incidente. O INCA aponta que ele representa cerca de 30% a 33% de todos os diagnósticos de câncer, com grande peso dos tumores não melanoma (carcinoma basocelular e espinocelular).
Projeções recentes do INCA indicam que, entre 2026 e 2028, o Brasil pode ter aproximadamente 263 mil novos casos anuais de câncer de pele não melanoma, reforçando o tamanho do problema e a importância da prevenção e do diagnóstico precoce (ver publicação do INCA no portal do governo: Estimativa 2026–2028).
No mundo, a OMS estima milhões de casos anuais de câncer de pele não melanoma, com a radiação UV como um dos principais fatores ambientais envolvidos.
Como o câncer de pele se desenvolve
Todas as células do corpo têm mecanismos que funcionam como um controle de qualidade para preservar o DNA frente a agressões. Quando os mecanismos falham, cria-se um ambiente propício para a proliferação desordenada e a consequente formação do câncer. A agressão mais comum ao DNA das células da pele são os raios UV. Assim, a exposição repetida e intensa à radiação UV causa danos suficientes para limitar a correção, com a consequente formação dos tumores.
Esse efeito pode ser:
- Cumulativo: anos de sol sem proteção aumentam o risco, especialmente para carcinomas (não melanoma).
- Relacionado a queimaduras solares: principalmente na infância e adolescência, associadas a maior risco de melanoma.
Tipos de câncer de pele

Carcinoma basocelular (CBC)
O carcinoma basocelular é o tipo mais comum de câncer de pele. Em geral, cresce lentamente e tem baixa chance de espalhar para outros órgãos, mas pode causar destruição local se não tratado.
Sinais comuns:
- “Feridinha” que não cicatriza e pode sangrar
- Lesão perolada/brilhante
- Mancha avermelhada ou área que descama
- Crosta recorrente
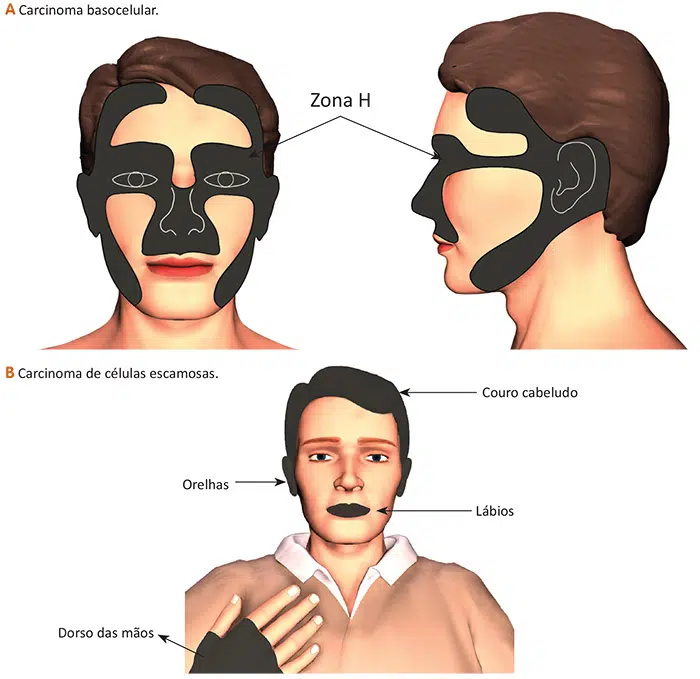
Locais frequentes: rosto, nariz, orelhas, pescoço e áreas cronicamente expostas ao sol.
Carcinoma espinocelular (CEC)
O carcinoma espinocelular (ou epidermoide) também é muito frequente e pode ter comportamento mais agressivo do que o CBC, com maior chance de invasão e, em alguns casos, metástase (especialmente se diagnosticado tardiamente).
Sinais comuns:
- Placa endurecida, áspera, que descama
- Ferida persistente, dolorida ou que sangra
- Nódulo avermelhado com crosta
- Lesão em lábio, orelha ou áreas de cicatriz antiga
Pode surgir em áreas expostas ao sol, mas também em regiões com inflamação crônica, úlceras de pele ou cicatrizes.
Melanoma
O melanoma é menos frequente, mas é o tipo mais temido por ter maior potencial de se espalhar se não for detectado cedo.
Ele costuma aparecer como:
- Uma pinta nova diferente das outras
- Uma pinta antiga que mudou
- Uma mancha escura com variação de cores
- Lesões em áreas pouco expostas ao sol também podem ocorrer
O diagnóstico precoce é decisivo: quando identificado em fase inicial, o melanoma tem altas taxas de cura.
Outros tipos menos comuns (quando considerar)
Existem tumores de pele mais raros (como carcinoma de células de Merkel, linfomas cutâneos e sarcomas). Eles são menos prevalentes, mas reforçam uma regra prática: lesão diferente, persistente ou que evolui deve ser avaliada por dermatologista.
Diferenças entre melanoma e não melanoma
Em termos práticos:
- Não melanoma (CBC/CEC): mais comum, geralmente menos letal, muito ligado ao dano solar acumulado.
- Melanoma: menos comum, porém mais agressivo; mudanças em pintas/manchas e histórico de queimaduras solares são alertas importantes.
Fatores de risco
Genéticos e fenotípicos (pele clara, histórico familiar e mais)
Alguns perfis têm maior risco:
- Pele, olhos e cabelos claros
- Sardas e tendência a queimar (em vez de bronzear)
- Muitas pintas (nevos) ou pintas atípicas
- Histórico familiar de melanoma
- Histórico pessoal de câncer de pele (aumenta chance de novos tumores)
Em casos selecionados, especialmente com forte histórico familiar, o médico pode discutir avaliação especializada e, raramente, investigação genética (tema abordado por entidades como a SBD).
Exposição solar e bronzeamento artificial
A radiação UV é o principal fator ambiental associado ao câncer de pele.
Pontos-chave:
- Exposição intensa e repetida (praia, piscina, trabalho ao ar livre) aumenta o risco.
- Bronzeamento artificial é perigoso: a OMS associa o uso de câmaras de bronzeamento a aumento importante de risco, especialmente quando iniciado cedo (há estimativas amplamente citadas de aumento relevante antes dos 35 anos).
No Brasil, o bronzeamento artificial com fins estéticos é proibido por norma da Anvisa, e a recomendação de sociedades médicas é evitar completamente.
Outros fatores de risco (idade, imunossupressão, ocupação)
Também aumentam o risco:
- Idade (o risco cresce com o tempo de exposição acumulada)
- Imunossupressão (transplantados, algumas doenças autoimunes em tratamento)
- Exposição ocupacional: agricultura, construção civil, pesca, vigilância, entregas, esportes ao ar livre
- Exposição a substâncias químicas específicas (em contextos profissionais)
- Radioterapia prévia em região de pele
>> Leia aqui o artigo completo sobre os fatores de risco do câncer de pele
Sintomas e sinais de alerta
Sinais clínicos por tipo de câncer
Alguns sinais são clássicos e merecem atenção:
- Ferida que não cicatriza em 4 semanas
- Lesão que sangra com facilidade
- Mancha ou “caroço” que cresce progressivamente
- Área que coça, dói, forma crosta e volta
- Pinta que muda de forma, cor ou tamanho
Para ver exemplos e descrições por local e tipo, vale consultar fontes como a Mayo Clinic.
Regra do ABCDE (como identificar pinta suspeita)
A regra do ABCDE ajuda a reconhecer sinais de melanoma e lesões pigmentadas suspeitas:
- A – Assimetria: uma metade diferente da outra
- B – Bordas: irregulares, “recortadas”, mal definidas
- C – Cor: várias cores na mesma lesão (preto, marrom, vermelho, azul, branco)
- D – Diâmetro: maior que ~6 mm (mas pode ser menor)
- E – Evolução: mudou (cresceu, escureceu, sangrou, coçou, elevou)
O “E de evolução” é um dos mais importantes: mudança ao longo do tempo.
É importante lembrar que nem todas as lesões que têm essas características são melanoma e, ainda que seja incomum, nem todo melanoma tem essas características. Desta forma, a regra é útil como um alerta e deve motivar uma avaliação formal com o dermatologista.
Locais mais comuns de ocorrência
De forma geral, as áreas mais afetadas incluem:
- Rosto, nariz, orelhas e pescoço
- Couro cabeludo (especialmente em homens com calvície)
- Mãos, antebraços e ombros
- Tronco (muito comum em homens)
- Pernas (frequente em mulheres)
A Mayo Clinic destaca que o câncer de pele pode ocorrer também em áreas menos expostas, então a avaliação não deve se limitar ao que “toma sol”.
Particularidades em diferentes tons de pele: pele negra, incluindo pessoas pretas e pardas
Pessoas negras (incluindo pessoas pretas e pardas) podem ter menor incidência de alguns tipos relacionados ao sol, mas isso não elimina o risco. Um problema comum é o diagnóstico tardio, porque a suspeita pode ser menor.
Atenção especial a:
- Palmas das mãos e plantas dos pés
- Região sob as unhas (mancha escura em faixa, alteração na unha)
- Mucosas (boca, genitais): mais raro, mas possível
- Lesões em áreas pouco expostas
Se houver dúvida, a orientação é a mesma: procure um dermatologista.
>> Leia aqui o artigo completo sobre os sintomas do câncer de pele
Diagnóstico
Avaliação clínica e autoexame
O autoexame não substitui uma consulta, mas ajuda a perceber mudanças cedo. Uma referência prática é o guia de autoexame da pele da American Academy of Dermatology (AAD).
Um roteiro simples:
- Observe rosto, orelhas e couro cabeludo (com ajuda ou secador/espelho)
- Examine tronco, costas e nádegas (espelho de mão ajuda)
- Olhe braços, mãos, entre os dedos e unhas
- Verifique pernas, pés, sola e entre os dedos
- Registre pintas/manchas (foto com data pode ajudar a notar evolução)
Dermatoscopia e exames complementares
No consultório, o dermatologista pode usar a dermatoscopia, um aparelho que amplia e ilumina a lesão, ajudando a diferenciar sinais benignos de suspeitos.
Em alguns serviços, há também:
- Mapeamento corporal fotográfico (útil para quem tem muitas pintas)
- Dermatoscopia digital para acompanhamento
- Ferramentas de apoio (incluindo IA) como triagem, mas não substituem avaliação médica
Biópsia
A confirmação do câncer de pele é feita por biópsia, quando um fragmento (ou toda a lesão) é removido para análise em laboratório (anatomopatológico). É esta que define o tipo, profundidade e outras características que orientarão o tratamento.
>> Leia aqui o artigo completo sobre o diagnóstico do câncer de pele
Tratamento
Opções para carcinomas (CBC/CEC)
O tratamento depende do tipo, tamanho, local e profundidade. As opções mais comuns incluem:
- Cirurgia: melhor alternativa para tratamento curativo;
- Cirurgia de Mohs: também curativo; técnica que remove a lesão, com análise das margens durante a cirurgia. É útil nas áreas em que a cirurgia tradicional é mais difícil e há maior chance de dano estético ou funcional, como nariz e pálpebras, ou em tumores com maior risco;
- Terapia fotodinâmica: em situações indicadas;
- Radioterapia: quando cirurgia não é possível ou como complemento;
- Outras técnicas a serem consideradas pelo dermatologista: Curetagem e eletrocoagulação (em casos selecionados); crioterapia (congelamento, para lesões específicas).
O médico escolhe a estratégia buscando cura e melhor resultado funcional e estético, especialmente no rosto.
Opções para melanoma
Para melanoma, o tratamento inicial envolve:
- Cirurgia com margens adequadas, conforme a profundidade do tumor
- Avaliação de linfonodo sentinela (que é indicado conforme a profundidade do tumor, avaliada na biópsia)
- Imunoterapia e terapias-alvo (medicamentos que melhoram o prognóstico em casos avançados)
- Quimioterapia e radioterapia em contextos específicos
A escolha é individualizada e normalmente feita por equipe especializada.
Novas terapias e avanços recentes
Nos últimos anos, houve avanço importante principalmente no melanoma avançado, com:
- Imunoterapias (que estimulam o sistema imune a atacar o tumor)
- Terapias-alvo (para tumores com mutações específicas)
Essas estratégias ampliaram o controle da doença em muitos casos, mas exigem avaliação oncológica e critérios clínicos.
Tratamento pelo SUS (como funciona na prática)
O SUS oferece diagnóstico e tratamento do câncer, incluindo cirurgia, biópsia, acompanhamento e, quando indicado, terapias sistêmicas e radioterapia, conforme protocolos e disponibilidade regional.
Caminhos comuns:
- Entrada pela Unidade Básica de Saúde (UBS) → encaminhamento para dermatologia/oncologia
- Serviços de referência (hospitais e ambulatórios especializados)
- Confirmação por biópsia e estadiamento quando necessário
Para informações oficiais, veja a página do Ministério da Saúde sobre câncer de pele.
>> Leia aqui o artigo completo sobre o tratamento do câncer de pele
Prevenção
Fotoproteção (protetor solar, roupas, óculos e hábitos)
Prevenir o câncer de pele é, em grande parte, reduzir a exposição UV.
Boas práticas:
- Use protetor solar de amplo espectro (UVA/UVB) diariamente nas áreas expostas
- Reaplique a cada 2 horas e sempre após suor intenso, mar e piscina (mesmo que o produto mencione ser “a prova de água”)
- Prefira FPS 50+ como regra geral; em peles muito claras ou alto risco, FPS maior pode ser recomendado (a SBD costuma reforçar FPS 30 como mínimo para muitos perfis)
- Atenção para a quantidade de protetor solar aplicada: deve formar uma camada ampla e homogênea na área aplicada
- Use barreiras físicas: camisa UV, chapéu de aba larga, óculos com proteção UV
- Busque sombra sempre que possível
Recomendações para lazer e trabalho ao ar livre
Entre 9h e 16h, a radiação UV tende a ser mais intensa. Se você trabalha ao ar livre, a prevenção precisa ser “parte do uniforme”. A depender da incidência solar de onde você está, o horário para evitar exposição é ainda mais amplo.
- Roupas de manga longa (tecidos mais fechados protegem mais)
- Chapéu/boné com proteção para nuca (tipo legionário)
- Óculos com proteção UV
- Protetor solar em rosto, orelhas, pescoço, mãos e antebraços
- Pausas em sombra e hidratação
- Protetor labial com FPS (lábios também contam)
Cuidados em crianças e grupos de risco
A infância é fase crítica: queimaduras solares precoces aumentam o risco de melanoma na vida adulta. Além disso, é nesta fase que se consegue criar o hábito para o uso de protetor.
Para crianças:
- Evite sol direto nos horários de pico
- Priorize roupas e sombra
- Use protetor conforme orientação pediátrica/dermatológica
- Ensine o hábito do “kit sol” (chapéu + água + proteção)
Grupos de risco (histórico familiar, muitas pintas, transplantados) devem ter acompanhamento dermatológico periódico.
Bronzeamento artificial e legislação
A recomendação de saúde pública é clara: não faça bronzeamento artificial. Além de aumentar muito o risco de câncer de pele, ele acelera o envelhecimento da pele e pode causar queimaduras.
Para contexto e orientações médicas, consulte a OMS e materiais educativos da SBD.
Tatuagens podem mascarar lesões: atenção redobrada
Tatuagens não causam câncer de pele por si só na maioria dos casos, mas podem dificultar a visualização de pintas e manchas, atrasando a percepção de mudanças.
Dicas práticas:
- Observe a pele ao redor e dentro da tatuagem
- Se surgir uma pinta nova ou mudança em área tatuada, procure avaliação
- Evite tatuar sobre pintas existentes (converse com dermatologista)
>> Leia aqui o artigo completo sobre a prevenção do câncer de pele
Recaída do câncer de pele
A recaída do câncer de pele é possível, especialmente em pacientes que já tiveram a doença anteriormente. O risco de recorrência varia dependendo do tipo e estágio do câncer original. Para minimizar o risco de recaída, é crucial manter o acompanhamento médico regular, realizar autoexames frequentes e continuar com as práticas de proteção solar. Pacientes que tiveram câncer de pele devem estar particularmente atentos a quaisquer novas mudanças na pele e relatar imediatamente ao médico.
>> Leia aqui o artigo completo sobre a recaída do câncer de pele
Dados e estatísticas (Brasil e mundo)
Números no Brasil e no mundo
Alguns dados úteis para dimensionar o tema:
- Câncer de pele corresponde a cerca de 30% a 33% dos diagnósticos de câncer no Brasil (INCA).
- Projeções do INCA para 2026–2028 indicam cerca de 263 mil casos/ano de câncer de pele não melanoma no país (publicação oficial: INCA no gov.br).
- A OMS aponta milhões de casos anuais de câncer de pele não melanoma globalmente.
Mortalidade, incidência e prognóstico
Em geral:
- Não melanoma: altíssima incidência, mortalidade menor, mas pode gerar sequelas se negligenciado.
- Melanoma: menor incidência, maior risco de morte quando diagnosticado tarde.
Por isso, a mensagem central é: não espere a lesão “ficar feia” para procurar ajuda.
Perguntas frequentes sobre câncer de pele
O que é câncer de pele e como ele começa?
O que é câncer de pele? É o crescimento descontrolado de células da pele, geralmente após danos repetidos (muitas vezes por radiação UV). Pode começar como ferida que não cicatriza, mancha que cresce ou pinta que muda.
Câncer de pele coça?
Pode coçar, sim, mas coceira isolada não confirma nada. O mais importante é observar mudanças (crescimento, sangramento, alteração de cor e borda) e procurar um dermatologista.
Quais são os sintomas do câncer de pele no começo?
Sintomas do câncer de pele variam: ferida persistente, crostas recorrentes, nódulo brilhante, placa áspera que descama ou pinta em evolução (ABCDE). Lesões pequenas também podem ser câncer, então não dependa do tamanho.
Como saber se uma pinta é melanoma (regra ABCDE)?
Use o ABCDE: assimetria, borda irregular, cor variada, diâmetro (atenção acima de 6 mm) e evolução. Se houver “E de evolução”, a avaliação médica deve ser priorizada.
Câncer de pele aparece só em áreas que pegam sol?
Não. Embora seja mais comum em áreas expostas, o câncer de pele pode surgir em couro cabeludo, costas, plantas dos pés, palmas e sob as unhas. Em pele negra e parda, atenção especial para áreas menos expostas.
Câncer de pele não melanoma é perigoso?
Em geral, tem alta chance de cura e menor risco de morte, mas pode crescer e destruir tecidos localmente. O risco aumenta quando o diagnóstico é tardio ou a lesão é negligenciada.
Protetor solar FPS 30 é suficiente para prevenir câncer de pele?
Para muitas pessoas, FPS 30 com proteção contra raios UVA e UVB, bem aplicado e reaplicado, é uma boa base. Em geral, usar pelo menos FPS 50 é mais seguro. Quem tem pele muito clara, histórico de câncer de pele ou alta exposição precisa de FPS maior e barreiras físicas (roupa, chapéu, sombra).
Bronzeamento artificial aumenta o risco de câncer de pele?
Sim e muito! A exposição a UV artificial está claramente associada a aumento de risco, especialmente quando iniciada cedo. A recomendação é nunca utilizar. Vale a pena conversar com um dermatologista para verificar se há alternativas para a estética da sua pele.
Como funciona o tratamento de câncer de pele no SUS?
O SUS pode oferecer consulta, biópsia, cirurgia e outros tratamentos conforme o caso, com encaminhamento pela UBS e rede de referência. Informações oficiais estão no Ministério da Saúde.
Aplicativos e IA conseguem diagnosticar câncer de pele?
Eles podem ajudar para levantar suspeita, mas não confirmam diagnóstico. O maior perigo não é um diagnóstico de câncer em uma lesão benigna, mas a falha do aplicativo em detectar um câncer instalado. Câncer de pele exige avaliação clínica e, quando indicado, dermatoscopia e biópsia.



