Novembro Azul, exames de PSA, toque retal, diagnóstico de câncer de próstata. Para muitos homens, esses temas ainda vêm acompanhados da mesma ideia: a de que, a partir dali, é o fim da vida sexual e a chegada da incontinência urinária.
Só que a medicina avançou — e muito — nas últimas décadas, do rastreamento ao tratamento, inclusive nos casos de doença avançada. Exames mais precisos, cirurgias menos invasivas e tratamentos sistêmicos modernos têm mudado o desfecho dos pacientes e aberto espaço para uma vida com qualidade e com sexualidade possível. É sobre essa mudança de cenário que fala o oncologista Fábio Schutz, médico da BP – A Beneficência Portuguesa de São Paulo e integrante do Comitê Científico do Instituto Vencer o Câncer, que acompanha na prática essa revolução nos consultórios e hospitais.
“Quando o PSA surgiu, começou-se a diagnosticar uma proporção enorme de pacientes de câncer de próstata que estava subnotificada. A partir de então se criaram e intensificaram as campanhas para diagnóstico precoce e redução da mortalidade do câncer de próstata.”
Apesar de ser o câncer mais frequente entre os homens, não é o que mais mata – o câncer de pulmão ainda ocupa esse lugar. A letalidade (chance de morrer pela doença) do câncer de próstata é menor que a de tumores como o de pulmão, principalmente quando diagnosticado nos estágios iniciais.

Antes do PSA: câncer de próstata só aparecia nos sintomas
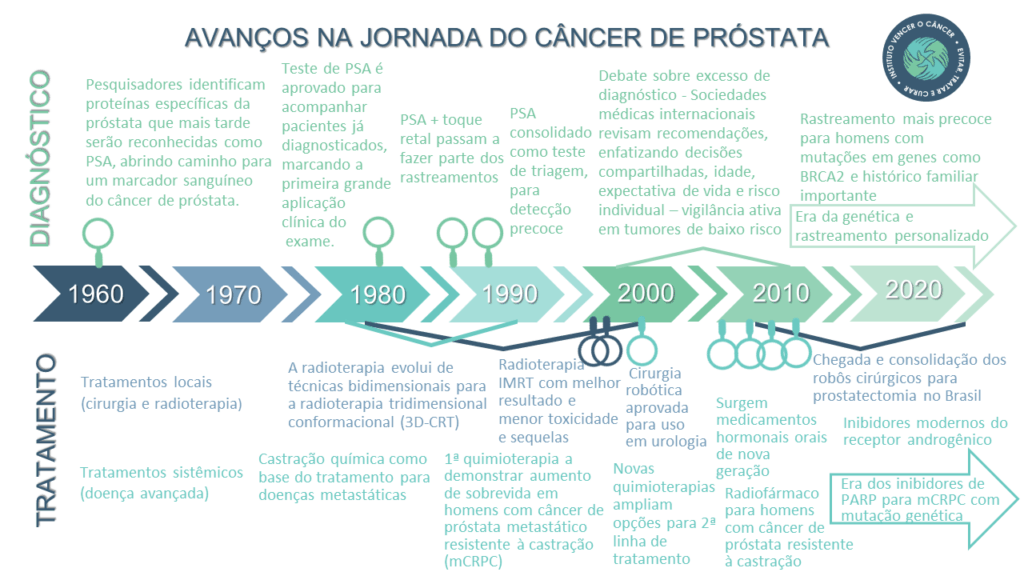
Fábio Schutz destaca que o primeiro grande avanço nessa história foi a identificação do PSA no sangue e a possibilidade de se diagnosticar o câncer de próstata através dessa dosagem.
Até os anos 1980, não havia exame de sangue específico para investigar esse tumor. O diagnóstico acontecia, na maioria das vezes, apenas quando já provocava sintomas – como dificuldade para urinar, dor ou sinais de doença avançada. “Antes do PSA praticamente só se diagnosticava quando tinha sintomas. A maior parte em estágios mais avançados”, diz o oncologista.
O toque retal já era utilizado como exame clínico. O exame de PSA trouxe o que faltava: um marcador no sangue capaz de levantar a suspeita de um tumor ainda silencioso. O PSA (antígeno prostático específico) é uma proteína produzida pela próstata e liberada no sangue. Níveis alterados podem indicar inflamação, aumento benigno da próstata ou câncer. Começou a ser pesquisado entre o fim da década de 1960 e o início da década de 1970.
A partir de meados dos anos 1980 passou a ser aprovado por agências reguladoras e utilizado inicialmente para monitorar pacientes já diagnosticados com câncer de próstata e depois como teste de triagem em larga escala.
A partir do fim dos anos 1980 e início dos anos 1990, campanhas combinando PSA e toque retal passaram a ser mais difundidas em vários países, e grandes estudos de rastreamento foram iniciados. “As curvas de incidência do câncer de próstata eram estáveis. Com o surgimento do PSA houve um pico exponencial de diagnósticos”.
Do ‘trata todo mundo’ à vigilância ativa: aprendendo com os excessos
No início dos rastreamentos, a recomendação era: achou câncer de próstata, trata. “Antigamente descobrir um câncer de próstata era sinônimo de tratamento radical, com prostatectomia radical, radioterapia. Houve um sobretratamento nessa época. Percebeu-se que eram descobertos muitos cânceres de próstatas ‘bonzinhos’ que de repente não precisavam ser tratados”, avalia o oncologista. “Descobriu-se e tratou um monte de gente que nunca ia morrer por câncer de próstata – causou estresse, ansiedade, custo e tratamento desnecessário.”
O que aconteceu, na prática, é que muitos homens com tumores pequenos, de crescimento muito lento, foram submetidos a cirurgias ou radioterapias das quais talvez não precisassem. As curvas de incidência subiram, muita gente foi tratada – mas a queda na mortalidade não foi tão dramática quanto se esperava, acendendo um alerta de sobrediagnósticos e sobretratamentos.
Com o tempo, a abordagem foi sendo refinada, como explica o especialista. Nos últimos anos começou a ser mais discutida a individualização do tratamento através da estratificação de risco dos pacientes, por exemplo. Nos últimos 10 a 15 anos, a ideia de vigilância ativa ganhou força: acompanhar de perto, com exames regulares, homens que têm tumores de baixo risco, em vez de partir imediatamente para cirurgia ou radioterapia.
“Hoje a gente discute primeiro se é necessário fazer o diagnóstico – fazer a biópsia – e, em se fazendo a biópsia e o diagnóstico, avalia se é necessário tratar esse câncer de próstata. Pondera na balança se esse câncer é suficientemente grave para necessitar de um tratamento oncológico.” Apesar dos excessos que aconteceram, ele considera que não fazer rastreamento é temerário. Acredita que o melhor é promover uma boa estratégia de rastreamento, diagnóstico precoce e discussão individualizada acerca da necessidade do tratamento oncológico.
De forma geral, a recomendação atual é conversar com o médico sobre:
• Idade (em muitos países, discute-se PSA a partir dos 50 anos; antes disso em caso de alto risco);
• Histórico familiar (pai, irmãos ou vários familiares com câncer de próstata, mama, pâncreas);
• Origem étnica (alguns grupos têm risco maior);
• Condições de saúde e expectativa de vida.
Genética traz mais clareza para diagnóstico precoce e tratamento
Nos últimos dez anos, a genética deixou de ser um tema distante e passou a fazer parte do dia a dia de muitos consultórios de oncologia. “O diagnóstico genético pode ser usado para antecipar realização de exames preventivos. Se era feito aos 50 anos, começa a fazer aos 45, 40, para antecipar diagnóstico precoce.”
Mutações em genes como BRCA1 e BRCA2 (conhecidos também pelo papel no câncer de mama e ovário) aumentam o risco de câncer de próstata, e diretrizes internacionais já recomendam que homens portadores desses genes iniciem o rastreamento mais cedo, por volta dos 40–45 anos.
Essa mesma revolução genética também impacta o tratamento em fases avançadas: desde 2020, inibidores de PARP são aprovados para homens com câncer de próstata metastático resistente à castração que carregam alterações em genes de reparo de DNA. “Começamos a entender melhor, fazer exame de sangue, identificar fatores genéticos que podem predispor ao câncer de próstata e tratar esses fatores genéticos. Isso já é realidade para a doença avançada.”
Robótica em ação: cirurgias menores, cortes menores – e mais preservação de função
Quando se fala em medo de incontinência e impotência, aborda-se algumas das maiores mudanças das últimas décadas. “O que evoluiu ao longo das últimas décadas, eu diria que foi o advento de técnicas de cirurgia minimamente invasivas, através da cirurgia robótica – a mais recente.”
A cirurgia robótica, feita por pequenas incisões e com braços articulados controlados pelo cirurgião, começou a ser usada no início dos anos 2000. Embora ainda não seja acessível em todos os serviços – e muitas vezes não coberta por planos de saúde – ela permite maior precisão, com melhor preservação da continência urinária e da função erétil em muitos casos.
Mesmo em centros que não usam robô, a própria técnica da prostatectomia (aberta ou laparoscópica) evoluiu, com maior cuidado para preservar feixes nervosos importantes para a ereção, sempre que oncologicamente seguro.
Radioterapia mais precisa, com menos sequelas
A radioterapia também mudou. Entre as décadas de 1980 e 2000, a tecnologia avançou de campos “quadrados” para a chamada radioterapia 3D conformacional, que já permitia moldar melhor o feixe ao formato da próstata. A partir dos anos 2000, espalhou-se o uso da IMRT (radioterapia de intensidade modulada), técnica que distribui a dose de forma ainda mais precisa, poupando reto e bexiga e reduzindo efeitos colaterais.
“Ao longo dos últimos 10 a 20 anos, houve um gradiente de evolução: realização de técnicas de radioterapia mais eficazes, mais potentes, menos mórbidas, que causam menos sequelas”. Contudo, infelizmente, como ressalta Fábio Schutz, vários convênios não cobrem a radioterapia IMRT, o que ele considera “um problema de saúde pública”, já que é uma opção mais moderna que diminui os riscos de incontinência e de alterações graves da função erétil.
Tratamentos sistêmicos: mais opções além da castração hormonal e da quimioterapia clássica
Para os casos de câncer de próstata avançado ou metastático, durante muito tempo a base de tratamento era a castração química, com injeções que reduzem drasticamente a testosterona, associada, em alguns casos, à quimioterapia.
“Antigamente só tinha injeção hormonal – e mais ou menos quimioterapia. Com a castração química, a testosterona do paciente cai e o PSA abaixa. Geralmente é reservado para pacientes com doença metastática.”
A virada começou no início dos anos 2000, com aprovação de quimioterapias que demonstraram aumentar a sobrevida de homens com câncer de próstata metastático resistente à castração.
Depois vieram novas alternativas como medicamentos orais hormonais de nova geração, como Abiraterona e Enzalutamida, aprovados no início dos anos 2010 para diferentes estágios do câncer de próstata avançado; radiofármacos como o rádio-223, para homens com câncer de próstata resistente à castração e metástases ósseas sintomáticas; inibidores do receptor androgênico de nova geração.
A diversidade oferece mais opções para controlar a doença e adaptar a estratégia ao perfil de cada paciente.
E a vida sexual?
Esse é um dos pontos que mais assusta muitos homens: como fica a vida sexual depois do diagnóstico e do tratamento? O oncologista esclarece: “Quanto mais precoce o diagnóstico do câncer de próstata, menores são os riscos de sequela. Se eu tenho um tumor maior na próstata, mais avançado, que está saindo para fora da próstata, o tratamento será mais agressivo e o risco de complicação será maior. Quanto maior, mais risco de sequelas mais graves.”
Ou seja: diagnosticar cedo não aumenta o risco de impotência – ajuda a reduzi-lo, porque permite cirurgias menos amplas, radioterapias mais focadas e, em alguns casos, até a opção de vigilância ativa.
“Zero sequela não terá. Não posso dizer para o paciente que sairá mais potente do que entrou. Faz parte. A maioria dos pacientes acaba ficando bem. Além disso, hoje existem adjuvantes: próteses penianas boas para quem fica com impotência grave, injeção intracavernosa, comprimidos orais.”
Em muitos casos, homens que enfrentam o tratamento com orientação adequada conseguem retomar a vida sexual – talvez diferente, com ajustes, mas definitivamente não condenada.
Mensagens para o homem que ainda sente medo
• O câncer de próstata não é mais, automaticamente, o fim da vida sexual.
• Diagnósticos mais precoces, cirurgias e radioterapias mais precisas, medicamentos modernos e estratégias de vigilância ativa mudaram o cenário.
• O medo não some – mas pode ser substituído por informação, acompanhamento e escolha compartilhada.
—
Texto por: Vivi Griffon