O diagnóstico do câncer de mama é o processo que vai da suspeita (por sintomas ou por exames de rotina) até a confirmação por biópsia e análise do tecido. O câncer de mama é o tipo de câncer que mais mata mulheres no Brasil, com mais de 20 mil óbitos em 2023, e as estimativas apontam dezenas de milhares de novos casos por ano nos próximos anos, segundo dados divulgados por órgãos oficiais e reportagens baseadas em estimativas do INCA.
Neste guia, você vai entender quando suspeitar, quais exames costumam ser pedidos (mamografia, ultrassom e ressonância), como ler o BI-RADS, quando a biópsia é necessária e o que muda em situações especiais (gravidez, homens, pessoas trans). A ideia é te ajudar a conversar melhor com o médico e tomar decisões com mais segurança.
Pontos importantes
- A detecção precoce aumenta as chances de tratamento menos agressivo e com melhores resultados.
- Mamografia é o exame central do rastreamento e também pode ser usada de forma diagnóstica quando há sintomas ou achados.
- Ultrassonografia mamária é um complemento frequente, especialmente em mamas densas, nas pacientes jovens, e para avaliação de nódulos.
- BI-RADS orienta a conduta: pode significar “acompanhar”, “repetir imagens” ou “fazer biópsia”.
- Biópsia (com anatomia patológica e imuno-histoquímica) é o que confirma o diagnóstico do câncer de mama.
Diagnóstico do câncer de mama: o que é e por que a detecção precoce importa
O diagnóstico do câncer de mama não é um único exame. Ele é uma sequência de etapas que combina história clínica, exame físico, imagem e, quando indicado, biópsia.
Quando a doença é identificada cedo, é mais comum que o tumor seja menor, que haja menos necessidade de tratamentos intensivos e que as chances de controle sejam maiores. Por isso, rastrear quem não tem sintomas e investigar rapidamente quem tem sinais de alerta são duas estratégias complementares.
Diferença entre rastreamento e investigação diagnóstica (quando há sintomas/achados)
Rastreamento é feito em pessoas sem sintomas, para tentar encontrar lesões iniciais. No Brasil, a recomendação do INCA é mamografia a cada 2 anos para mulheres de 50 a 69 anos (faixa prioritária). Fonte: INCA – Câncer de mama.
No entanto, muitas sociedades médicas recomendam que a mamografia seja iniciada aos 40 anos de idade, O Ministério da Saúde anunciou, em 2025, uma atualização importante em sua diretriz de rastreamento do câncer de mama. A nova diretriz recomenda que a partir dos 40 anos as mulheres poderão realizar a mamografia, mesmo sem sinais ou sintomas, desde que haja interesse da paciente e indicação do profissional de saúde.
Com a mudança, amplia-se a possibilidade de rastreamento e diagnóstico precoce em uma faixa etária que já responde por aproximadamente 23% dos casos de câncer de mama no Brasil, segundo dados do Ministério da Saúde (MS).
Investigação diagnóstica acontece quando existe:
- Sintoma (caroço, secreção, retração, pele alterada, dor ou desconforto)
- Achado em exame (mamografia/ultrassom com suspeita)
- Alteração ao exame clínico
Nesse caso, os exames costumam ser mais direcionados e podem incluir mamografia diagnóstica, ultrassom focado e biópsia.
Quem faz o diagnóstico e como é o “caminho” até a confirmação (visão geral em etapas)
Na prática, o caminho costuma seguir este fluxo:
- Consulta médica (clínico, ginecologista, mastologista) + exame das mamas e axilas
- Exames de imagem (mamografia e/ou ultrassom; ressonância em casos selecionados)
- Classificação BI-RADS no laudo (define próximos passos)
- Biópsia quando há suspeita (principalmente BI-RADS 4 ou 5)
- Anatomia patológica + imuno-histoquímica (tipo do tumor e marcadores)
- Estadiamento (exames para ver extensão, quando indicado)
- Discussão de tratamento com equipe (mastologia/oncologia/radioterapia)
Exame clínico e anamnese: a base antes (e junto) dos exames
Mesmo com tecnologia, a consulta bem feita continua essencial no diagnóstico do câncer de mama. Ela direciona quais exames são mais adequados e ajuda a interpretar achados.
História clínica e familiar (o que levar para a consulta)
Para aproveitar melhor a consulta, leve:
- Idade, data da última menstruação (ou menopausa), gestações e amamentação
- Uso de hormônios (anticoncepcional, terapia hormonal)
- Histórico de biópsias prévias e laudos antigos
- Exames anteriores (mamografias/ultrassons/ressonâncias) para comparação
- Histórico familiar de câncer (mama, ovário, próstata, pâncreas), com idades dos familiares ao diagnóstico
Essas informações podem mudar a avaliação de risco e o plano de rastreamento.
Exame clínico das mamas e avaliação de axilas/linfonodos
O médico examina:
- Mamas em diferentes posições (inspeção e palpação)
- Região retroareolar (atrás do mamilo)
- Axilas e áreas supraclaviculares (linfonodos)
Esse exame não substitui a mamografia, mas pode identificar achados que exigem investigação imediata.
Exames de imagem no diagnóstico e no rastreamento
Os exames de imagem ajudam a detectar lesões pequenas, caracterizar nódulos e orientar biópsias. A escolha depende de idade, densidade mamária, sintomas e risco.
Mamografia
A mamografia é o exame mais importante no rastreamento populacional e também é usada no contexto diagnóstico.
Mamografia de rastreamento vs mamografia diagnóstica
- Rastreamento: feita em quem não tem sintomas, com imagens padronizadas.
- Diagnóstica: feita quando há sintoma/achado; inclui incidências adicionais e avaliação mais detalhada.
Um dado útil para reduzir ansiedade: diretrizes internacionais citam que cerca de 1 em cada 10 pessoas pode ser chamada para imagens adicionais após mamografia de rastreamento (“recall”), e a maioria desses retornos não resulta em câncer.
Tomossíntese (mamografia 3D): quando ajuda
A tomossíntese (mamografia 3D) pode ajudar a:
- Reduzir sobreposição de tecidos
- Melhorar avaliação em mamas densas
- Refinar achados suspeitos em alguns casos
A indicação varia conforme disponibilidade, perfil de risco e avaliação do serviço.
Como se preparar e o que esperar no exame (tempo, compressão, desconforto)
- Duração: geralmente poucos minutos de aquisição de imagens
- Compressão: é necessária para melhorar a qualidade e reduzir dose de radiação; pode ser desconfortável, mas é rápida
- Dica prática: se possível, agende fora do período em que as mamas ficam mais sensíveis (muitas pessoas preferem logo após a menstruação)
Ultrassonografia mamária
O ultrassom de mama (ultrassonografia mamária) é um complemento muito comum no diagnóstico do câncer de mama.
Quando é complementar (mamas densas, avaliação de nódulo, faixas etárias)
Ele costuma ser indicado para:
- Avaliar nódulo palpável
- Complementar mamografia em mamas densas
- Investigar alterações em pessoas mais jovens (em que a mamografia pode ter menor desempenho)
- Guiar biópsias (core ou vácuo) quando a lesão aparece melhor no ultrassom
Ressonância magnética (RM) das mamas
A ressonância magnética da mama não é exame de rotina para todo mundo. Ela é usada em situações selecionadas, por ser muito sensível e também por gerar mais achados que exigem investigação.
Indicações (alto risco; avaliação de extensão)
Em geral, a RM pode ser indicada para:
- Pessoas de alto risco (por exemplo, risco vitalício elevado por modelos e histórico familiar)
- Avaliar extensão da doença quando o câncer já foi diagnosticado (planejamento cirúrgico em casos específicos)
- Avaliar situações complexas (por exemplo, discrepância entre mamografia e ultrassom)
Contraste (gadolínio) e principais cuidados/contraindicações
A RM de mama geralmente usa contraste com gadolínio. Informe ao serviço se você tem:
- Doença renal importante
- Histórico de reação a contraste
- Gravidez (a indicação precisa ser muito bem discutida)
Outros exames menos comuns/selecionados
Algumas tecnologias podem ser alternativas em cenários específicos, dependendo de disponibilidade e indicação clínica.
Mamografia com contraste (quando pode ser alternativa)
A mamografia com contraste pode ser considerada em alguns contextos como alternativa quando a RM não é possível, ou para esclarecer achados, conforme avaliação especializada.
Exames de imagem molecular (benefícios e limitações)
Métodos de imagem molecular podem ajudar em situações selecionadas, mas não substituem o tripé mamografia/ultrassom/RM, e a indicação deve ser individualizada.
Entendendo o laudo: BI-RADS e densidade mamária
Dois itens do laudo impactam diretamente o próximo passo: BI-RADS e densidade mamária.
O que é BI-RADS e por que ele muda a conduta
O BI-RADS é um sistema padronizado que classifica achados e sugere conduta. Ele ajuda a reduzir ambiguidades e a orientar o que fazer a seguir.
BI-RADS 0 a 6 (o que significa e próximos passos)
- BI-RADS 0: exame inconclusivo → precisa de imagens adicionais/comparação
- BI-RADS 1: normal → seguir rotina
- BI-RADS 2: achado benigno → seguir rotina
- BI-RADS 3: provavelmente benigno → acompanhamento
- BI-RADS 4: suspeito → biópsia recomendada (com subcategorias)
- BI-RADS 5: altamente sugestivo de malignidade → biópsia urgente
- BI-RADS 6: câncer já confirmado por biópsia → usado no planejamento/seguimento
BI-RADS 3: por que pede controle em 6/12/24 meses
BI-RADS 3 costuma ter probabilidade de câncer ≤2% e, por isso, a conduta típica é controle em 6, 12 e 24 meses, para garantir estabilidade do achado ao longo do tempo.
BI-RADS 4 e 5: quando a biópsia é indicada
- BI-RADS 4 indica suspeita e costuma levar à biópsia. Subcategorias frequentemente usadas:
- 4A: >2–10%
- 4B: >10–50%
- 4C: >50–<95%
- BI-RADS 5 sugere probabilidade ≥95%, e a biópsia é indicada para confirmar e iniciar o planejamento.
Densidade mamária (A–D): impacto na mamografia e quando discutir exames adicionais
A densidade descreve quanto tecido fibroglandular existe na mama:
- A (quase totalmente gordurosa) até D (extremamente densa)
Mamas mais densas podem:
- “Esconder” lesões na mamografia (reduzindo sensibilidade)
- Aumentar a chance de exames complementares, como ultrassom e, em alguns casos, ressonância magnética, dependendo do risco
Se seu laudo menciona mamas densas, vale conversar com o médico sobre estratégia de rastreamento personalizada.
Avaliação de risco e quando iniciar o rastreamento
A idade de início e a frequência do rastreamento podem variar porque diferentes diretrizes consideram benefícios, riscos (como falsos positivos) e capacidade do sistema de saúde.
Risco médio: quando começar e periodicidade (Brasil vs diretrizes internacionais)
No Brasil, o INCA recomenda mamografia a cada 2 anos entre 50 e 69 anos para quem está em risco médio. Fonte: INCA – Câncer de mama
Diretrizes internacionais (como algumas norte-americanas) frequentemente adotam início mais cedo e periodicidade anual. Na prática, a melhor decisão depende de:
- Idade
- Densidade mamária
- Histórico familiar e pessoal
- Preferências e acesso
Risco aumentado: quem entra e como muda o rastreamento (mamografia/RM mais cedo)
Você pode ser considerada de risco aumentado se tiver, por exemplo:
- Forte histórico familiar (múltiplos casos, idades jovens)
- Mutação genética conhecida (ex.: BRCA1/BRCA2)
- Radioterapia torácica em idade jovem (em alguns casos, rastreamento começa anos após o tratamento)
Nesses cenários, pode ser indicado combinar mamografia + ressonância mais cedo e com maior frequência, conforme avaliação médica.
Modelos de risco (Gail, Tyrer-Cuzick/IBIS, BRCAPRO, BCSC, CanRisk/BOADICEA)
Modelos de risco estimam probabilidade com base em dados pessoais e familiares. Entre os mais citados:
- Gail
- Tyrer-Cuzick/IBIS
- BRCAPRO
- BCSC
- CanRisk/BOADICEA
Eles ajudam a decidir se você entra em um grupo que se beneficia de rastreamento intensificado, especialmente com RM.
Genética (BRCA1/BRCA2) e aconselhamento genético (quando considerar)
O aconselhamento genético costuma ser considerado quando há:
- Câncer de mama em idade jovem na família
- Câncer de ovário associado
- Vários parentes de primeiro grau afetados
- Câncer de mama em homens na família
O objetivo é avaliar a necessidade de teste genético e orientar medidas preventivas e de rastreamento.
Rastreamento organizado vs oportunístico (contexto de políticas de saúde)
- Organizado: convocações e acompanhamento sistemático por faixa etária/risco (mais efetivo quando bem implementado).
- Oportunístico: feito quando a pessoa procura o serviço por conta própria ou por orientação em consulta.
Entender essa diferença ajuda a cobrar fluxos mais previsíveis no sistema de saúde e a não depender apenas de “lembrar de fazer”.
Biópsia e anatomia patológica: como o diagnóstico é confirmado
Exames de imagem levantam suspeitas, mas quem confirma o diagnóstico do câncer de mama é a biópsia com análise em laboratório.
Quando a biópsia é necessária
Em geral, a biópsia é indicada quando:
- O laudo vem como BI-RADS 4 ou 5
- Há achado clínico relevante mesmo com imagem pouco conclusiva
- Existe lesão suspeita na ressonância que precisa ser caracterizada
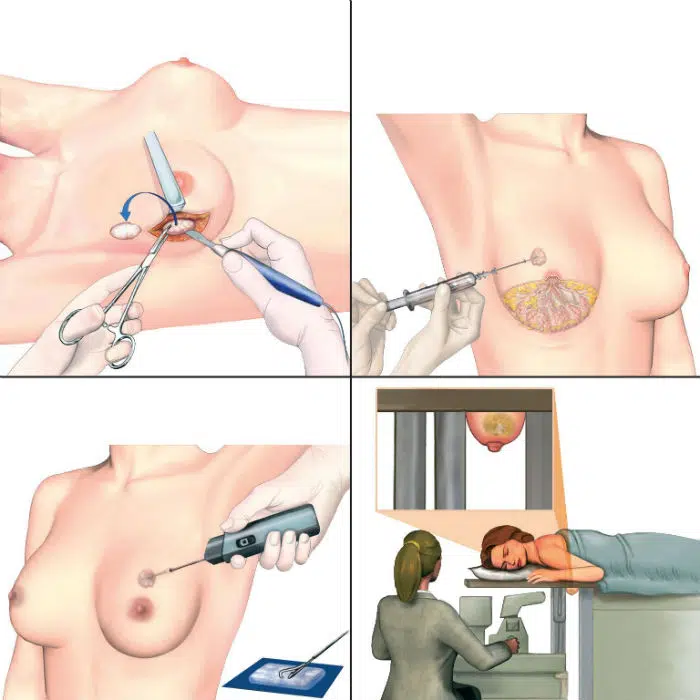
Tipos de biópsia (agulha fina, core, vácuo/mamotomia, cirúrgica)
Os tipos mais comuns incluem:
- Punção aspirativa por agulha fina (PAAF): pode ajudar em alguns casos, mas muitas vezes não é a melhor para definir invasão e marcadores
- Core biopsy (agulha grossa): retira fragmentos e costuma ser padrão para confirmar e permitir imuno-histoquímica
- Biópsia a vácuo (mamotomia): útil para algumas lesões pequenas e microcalcificações, conforme indicação
- Biópsia cirúrgica: hoje é menos comum como primeiro passo, reservada para situações específicas
A escolha depende do tipo de lesão, do método que melhor a visualiza (US, estereotaxia, RM) e da disponibilidade.

O que o patologista avalia e por que a imuno-histoquímica é decisiva
No laudo anatomopatológico, podem aparecer informações como:
- Tipo histológico (ex.: carcinoma ductal, lobular)
- Grau do tumor
- Presença de invasão
- Margens (se for peça cirúrgica)
Na imuno-histoquímica, marcadores como RE/RP (receptores hormonais), HER-2 e, em alguns casos, Ki-67, ajudam a definir prognóstico e tratamento (por exemplo, hormonioterapia e terapias anti-HER-2).
Qualidade do laboratório e risco de erro técnico (como reduzir)
A imuno-histoquímica exige técnica rigorosa. Para reduzir risco de resultados imprecisos:
- Prefira serviços com experiência em oncologia e controle de qualidade
- Garanta boa fixação do material (o serviço de biópsia orienta isso)
- Em casos duvidosos, pergunte sobre revisão de lâminas ou segunda opinião em laboratório de referência
Estadiamento: exames para saber a extensão da doença (quando são indicados)
Depois da confirmação, o médico avalia se há necessidade de exames para verificar extensão (estadiamento). Nem todo mundo precisa de uma bateria completa de exames.
Exames mais usados (RX tórax, US abdome, TC, RM, PET-CT, cintilografia óssea)
Entre os exames possíveis, conforme o caso:
- Radiografia de tórax
- Ultrassom de abdome
- Tomografia (TC)
- Ressonância (RM) de regiões específicas
- Cintilografia óssea
- PET-CT
Uma visão geral de exames usados para verificar disseminação pode ser consultada na American Cancer Society.
Como a necessidade de estadiamento muda conforme tamanho do tumor/linfonodos/sintomas
Em geral, quanto maior o tumor, maior a suspeita de comprometimento de linfonodos, ou quando existem sintomas sugestivos de metástase, maior a chance de o médico solicitar exames de estadiamento.
Em tumores pequenos e sem sinais clínicos, pode não haver indicação de muitos exames além do necessário para planejar a cirurgia e o tratamento.
Situações especiais
Alguns grupos exigem adaptações no diagnóstico do câncer de mama, sem perder segurança.
Gestação e amamentação: o que é seguro e o que muda (mamografia/US/RM)
- Ultrassom costuma ser o primeiro exame na gestação e lactação, por ser acessível e não usar radiação.
- Mamografia pode ser realizada quando indicada, com proteção adequada, porque a dose é baixa e o objetivo é não atrasar diagnóstico.
- Ressonância com contraste geralmente é evitada na gestação, e a indicação deve ser muito bem discutida.
Na amamentação, a mama fica mais densa e vascularizada, o que pode dificultar a interpretação; ainda assim, investigar sintomas é essencial.
Homens e câncer de mama (quando investigar; exceções de rastreamento)
Embora seja mais raro, homens podem ter câncer de mama. Deve-se investigar se houver:
- Nódulo retroareolar
- Secreção pelo mamilo
- Retração ou ferida no mamilo
- Linfonodos aumentados
Histórico familiar e mutações como BRCA2 aumentam risco e podem justificar avaliação especializada.
Pessoas trans e rastreamento individualizado (orientação prática)
O rastreamento deve considerar:
- Presença de tecido mamário
- Uso e tempo de terapia hormonal
- Cirurgias realizadas (mastectomia, mamoplastia)
- Histórico familiar/genético
O ideal é discutir com mastologista ou serviço com experiência em cuidado trans, para definir quando fazer mamografia/US/RM e com qual periodicidade.
Perguntas para levar à consulta (checklist)
Ir com perguntas prontas ajuda a reduzir ansiedade e melhora decisões compartilhadas. Considere levar:
Perguntas sobre risco, exames, BI-RADS, densidade, biópsia, estadiamento e prazos
- Meu caso é de rastreamento ou de investigação diagnóstica?
- Qual é meu BI-RADS e o que ele significa em termos de próximos passos?
- Meu laudo fala em mamas densas: isso muda algo no meu rastreamento?
- Vou precisar de ultrassom ou ressonância? Por quê?
- Há indicação de biópsia? Qual tipo (core, vácuo, estereotaxia, guiada por US/RM)?
- Em quanto tempo sai o resultado da anatomia patológica e da imuno-histoquímica?
- Vou precisar de exames de estadiamento (TC, PET-CT, cintilografia)? Quais e por quê?
- Se confirmar câncer, qual é o provável plano de tratamento e a ordem (cirurgia, quimioterapia, radioterapia)?
- Existe indicação de aconselhamento genético no meu caso?
- Onde posso fazer acompanhamento com equipe especializada (mastologia/oncologia)?
Onde buscar ajuda e próximos passos
Saber onde começar reduz atrasos no diagnóstico do câncer de mama, especialmente quando há sinais de alerta.
Quando procurar mastologista/oncologista/serviço de referência
Procure um mastologista (ou serviço de referência em mama) quando:
- Há sintoma persistente ou sinal de alerta
- O laudo de imagem vier BI-RADS 4 ou 5
- Existe histórico familiar importante ou suspeita de alto risco
Se você está no SUS, comece pela unidade de saúde/atenção primária para encaminhamento, mas sinais de alerta justificam priorização do fluxo.
Recursos de apoio e possibilidade de pesquisa clínica (quando fizer sentido)
Além do tratamento padrão, algumas pessoas podem ser elegíveis para pesquisa clínica, dependendo do tipo e estágio do tumor. Também vale buscar fontes confiáveis de informação e apoio, como:
- INCA – Detecção precoce do câncer de mama
- Serviços e organizações com conteúdo educativo e atualização em oncologia, como o Instituto Vencer o Câncer (informação, educação e iniciativas em pesquisa clínica)
FAQ (Perguntas Frequentes)
Qual é o exame mais importante no diagnóstico do câncer de mama?
A mamografia é central no rastreamento e pode ser parte da investigação diagnóstica. Porém, a confirmação do diagnóstico do câncer de mama é feita por biópsia com anatomia patológica.
Qual a diferença entre mamografia de rastreamento e mamografia diagnóstica?
A mamografia de rastreamento é para quem não tem sintomas, com imagens padrão. A mamografia diagnóstica é mais detalhada e indicada quando há sintomas ou achados suspeitos.
O que significa BI-RADS 3 no diagnóstico do câncer de mama?
BI-RADS 3 indica achado “provavelmente benigno”, com risco baixo (tipicamente ≤2%). A conduta costuma ser acompanhamento com novos exames em 6, 12 e 24 meses.
BI-RADS 4 ou 5 quer dizer que é câncer de mama?
Não necessariamente, mas significa suspeita relevante. Em BI-RADS 4 e 5, geralmente é indicada biópsia para confirmar ou descartar câncer.
Ultrassonografia mamária substitui mamografia no diagnóstico do câncer de mama?
Em geral, não substitui. O ultrassom é complementar e muito útil para avaliar nódulos e mamas densas, mas a mamografia detecta achados (como microcalcificações) que podem não aparecer no ultrassom.
Ressonância magnética da mama é melhor do que mamografia?
A ressonância é mais sensível em alguns cenários, mas não é “melhor para todo mundo”. Ela é indicada principalmente em alto risco e em situações específicas de avaliação de extensão, porque pode gerar mais achados e mais biópsias.
Exame de sangue (marcador tumoral) faz diagnóstico do câncer de mama?
Não é o método padrão para diagnosticar câncer de mama. Marcadores no sangue podem ter utilidade em contextos específicos, mas não substituem imagem e biópsia para confirmação.
Um caroço no seio sempre é câncer?
Não. Muitos nódulos são benignos (cistos, fibroadenomas), mas todo caroço novo ou persistente deve ser avaliado com exame clínico e imagem.
Como é feita a biópsia de mama e dói?
A biópsia costuma ser feita com anestesia local e guiada por ultrassom, mamografia (estereotaxia) ou ressonância. Pode haver desconforto e hematoma leve, mas costuma ser um procedimento rápido e bem tolerado.
Quando o estadiamento (TC, PET-CT, cintilografia) é necessário no diagnóstico do câncer de mama?
Depende do tamanho do tumor, dos linfonodos e sintomas. Em casos iniciais, pode não ser necessário; em casos mais avançados ou com sinais suspeitos, o médico pode solicitar exames para avaliar extensão.



