O HPV, ou papilomavírus humano, é uma das infecções virais mais comuns e pode afetar tanto homens quanto mulheres. Existem mais de 100 tipos diferentes de HPV, mas apenas alguns são responsáveis por causar problemas graves, como o câncer de colo de útero. Esse tipo de câncer é o terceiro mais comum no Brasil entre as mulheres e a quarta causa de morte por câncer entre elas, sendo essencial entender os riscos e as formas de prevenção.
A principal via de transmissão do HPV é o contato sexual, mas o vírus também pode ser encontrado nas membranas mucosas de outras partes do corpo, como boca e garganta. Em 2020, o HPV foi responsável pela morte de 6 mil mulheres no Brasil.
A vacinação é a medida mais eficaz para prevenir a infecção e, consequentemente, reduzir a incidência de câncer associado ao vírus. Vamos explorar tudo sobre o HPV, desde sua detecção até as estratégias de prevenção mais eficazes.
Pontos-chave
- Prevalência do HPV: O HPV é uma das infecções virais mais comuns, com mais de 100 tipos identificados, afetando tanto homens quanto mulheres em várias partes do corpo.
- Grupos de risco: O HPV se divide em tipos de baixo risco, que causam verrugas genitais, e tipos de alto risco, como os tipos 16 e 18, que estão ligados ao desenvolvimento de vários tipos de câncer, especialmente o câncer de colo de útero.
- Importância da prevenção: A vacinação é a medida mais eficaz para prevenir a infecção pelo HPV e reduzir a incidência de cânceres associados ao vírus. O uso de preservativos também é recomendado para diminuir os riscos de transmissão.
- Diagnóstico e tratamento: Exames como o Papanicolau e a colposcopia são fundamentais para a detecção precoce de infecções e lesões causadas pelo HPV. O tratamento varia desde métodos químicos e físicos para verrugas genitais até intervenções cirúrgicas para lesões pré-cancerosas.
- Impacto na saúde pública: Estatísticas mostram que o HPV é responsável por milhares de mortes anualmente. A conscientização, vacinação e exames regulares são essenciais para a prevenção e controle da infecção e suas complicações.
O que é HPV?
HPV é a sigla em inglês para Papilomavírus Humano. Trata-se de um vírus que infecta a pele e as mucosas, como boca, garganta, ânus, vulva, pênis e vagina. A infecção pelo HPV, que é a IST (Infecção Sexualmente Transmissível) mais comum, pode causar verrugas e lesões precursoras de câncer.
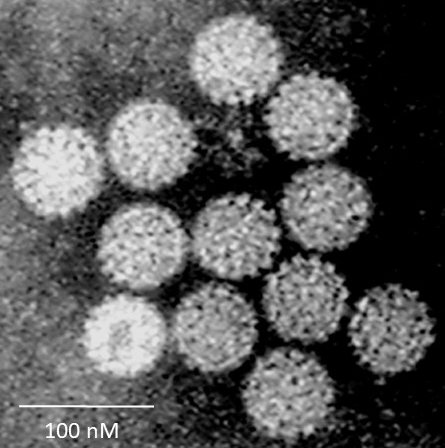
Atualmente, foram identificados mais de 100 tipos de HPV. Eles se dividem em dois grupos principais:
- Grupo de baixo risco: Inclui os tipos 6 e 11. Estes causam principalmente verrugas genitais, conhecidas como condilomas (ou popularmente conhecidas como crista de galo, figueira e cavalo de crista), e são menos propensos a evoluir para câncer.
- Grupo de alto risco: Este inclui os tipos 16 e 18, entre outros. São mais associados ao desenvolvimento de câncer, especialmente câncer de colo de útero, ânus, pênis, vulva, vagina, boca e garganta.
Segundo a Organização Mundial da Saúde (OMS), a infecção pelo HPV é transmitida por contato pele a pele e sexual. A maioria das pessoas entra em contato com o vírus em algum momento da vida. Porém, nem todos desenvolvem sintomas ou doenças graves.
Tipos de HPV
Os tipos de HPV encontrados nas membranas mucosas são às vezes chamados de HPV genital. O HPV é dividido em dois grupos principais: baixo risco e alto risco.
Dos mais de 100 tipos de HPV, cerca de 40 infectam o trato genital de homens e mulheres.
Tipos de baixo risco
Os tipos mais comuns de HPV são os tipos 6 e 11. Eles podem causar verrugas (papilomas) nos órgãos genitais, no ânus e na laringe. As mulheres também podem ter verrugas no colo do útero e na vagina.
De forma geral, o HPV não apresenta sintomas visíveis. A presença do vírus não implica necessariamente no desenvolvimento de verrugas ou lesões.
Como raramente causam câncer, são chamados de vírus de baixo risco.
Tipos de alto risco
Existem 12 tipos de HPV considerados de alto risco. Eles podem causar câncer em homens e mulheres. Os médicos se preocupam mais com as mudanças celulares e com os pré-cânceres relacionados a esses tipos. A possibilidade de desenvolvimento de câncer é maior com esses tipos.
Os tipos 16 e 18 são responsáveis por 70% dos cânceres de colo de útero detectados no mundo, além de causarem cerca de 90% dos cânceres de ânus diagnosticados.
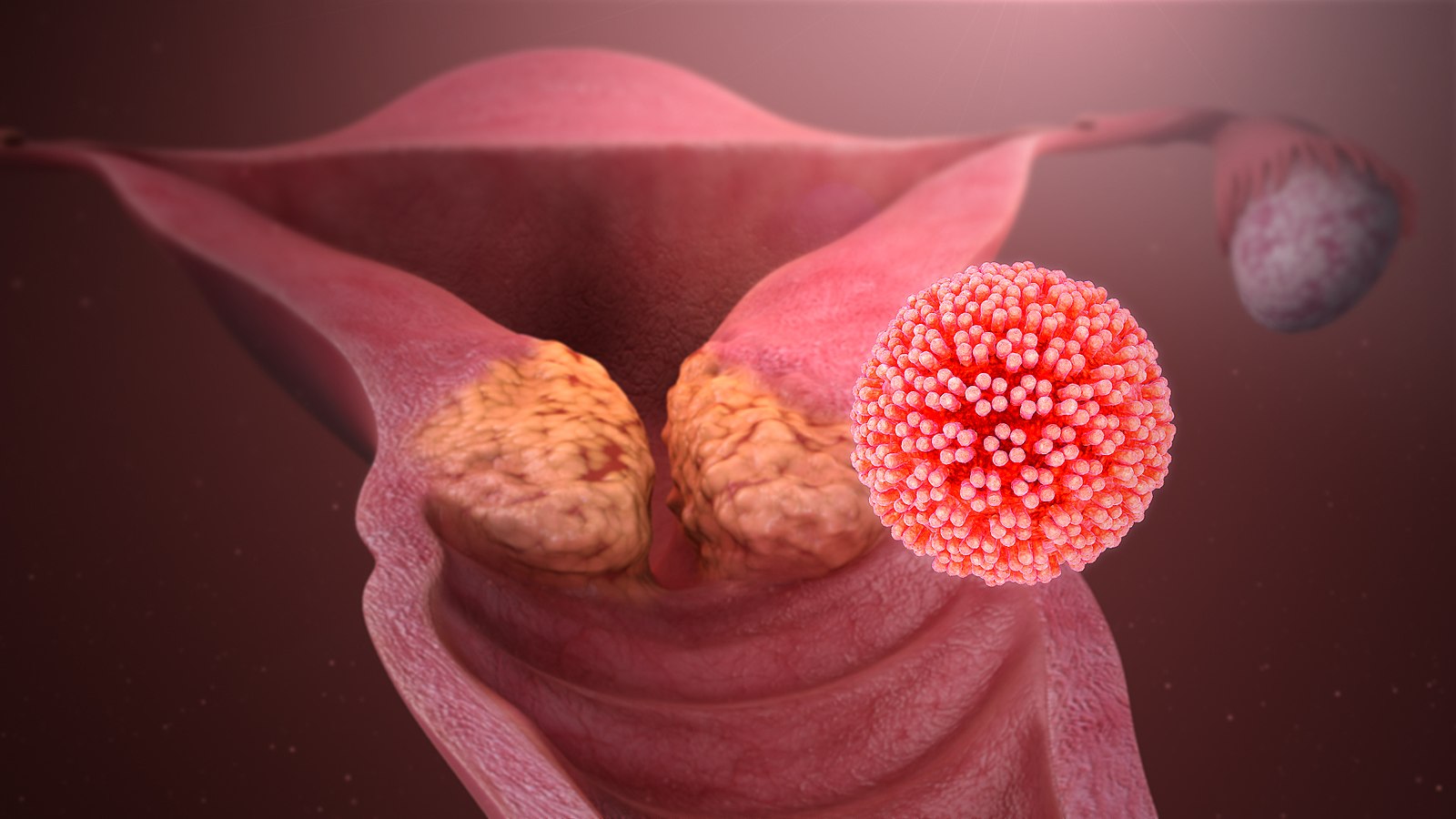
Infecção latente
Muitos pacientes mantêm o vírus em estado latente em seus organismos por vários anos. Isso significa que o vírus pode estar presente sem causar sintomas visíveis. A vacinação é uma forma eficaz de prevenção contra a infecção e os cânceres associados ao vírus.
Dados estatísticos
Dos 6 mil casos de mortes relacionadas ao HPV no Brasil em 2020, a maioria estava associada aos tipos de alto risco.
Prevalência de HPV: Cerca de 54,6% das mulheres sexualmente ativas e 41,6% dos homens no Brasil têm algum tipo de HPV. [Ministério da Saúde]
Casos de câncer do colo do útero: Estima-se para o triênio 2023-2025 17.010 novos casos por ano de câncer do colo do útero. [INCA]
Taxa de mortalidade por câncer do colo do útero: No Brasil é de 6,12 óbitos a cada 100 mil mulheres. [INCA]
Vacinação: A cobertura vacinal contra o HPV no Brasil é de cerca de 75,91% para a primeira dose e 57,44% para a segunda dose entre meninas, e 52,26% e 36,59% respectivamente entre meninos. [Ministério da Saúde]
Esses dados reforçam a importância da conscientização e da prevenção.
Distribuição geográfica
O HPV está presente em todas as regiões do mundo, com variações na prevalência e nos tipos predominantes. A vacinação tem mostrado ser uma estratégia eficaz em diversos países para reduzir a incidência de infecções e doenças associadas ao HPV.
Sintomas do HPV
Sintomas em homens e mulheres
A infecção pelo HPV é frequentemente assintomática, mas pode causar verrugas e lesões. Homens e mulheres podem portar o vírus sem apresentar sintomas visíveis.
Quando sintomas surgem, variam entre lesões genitais e alterações celulares. Em mulheres, alterações no colo do útero podem ser detectadas pelo exame Papanicolau.
Nas mulheres, aparecem na vulva, vagina, colo do útero e ânus. Nos homens, surgem no pênis, escroto e ânus. As verrugas podem ser brancas, marrons ou vermelhas, se parecendo com couve-flor. Esses sintomas facilitam a transmissão do vírus.
Transmissão do HPV
Contágio sexual e não sexual
O HPV, ou Papilomavírus Humano, se dissemina principalmente pelo contato direto da pele ou mucosas infectadas. A via sexual é a principal forma de transmissão, ocorrendo por meio de relações oral-genital, genital-genital ou manual-genital. Dessa forma, o contato com o HPV pode ocorrer mesmo sem penetração vaginal ou anal.
Transmissão durante o parto
A transmissão do HPV também pode acontecer durante o parto. Estudos indicam que o vírus pode ser transferido da mãe para o filho no momento do nascimento, se a mãe estiver infectada com uma variante ativa do vírus. Esse modo de transmissão, embora menos comum, é uma possibilidade real.
População em risco
Estatísticas indicam que pelo menos 80% dos adultos sexualmente ativos podem estar infectados com alguma variante do HPV ao longo da vida. Muitos não têm sintomas, o que aumenta o risco de transmissão não intencional. A infecção é frequentemente invisível, levando à disseminação involuntária do vírus.
Reinfecção e co-infecção
Indivíduos podem ser reinfectados com diferentes tipos de HPV, inclusive após a cura de uma infecção anterior. A co-infecção com múltiplas variantes também é possível, intensificando a necessidade de medidas preventivas contínuas, como a vacinação e o uso de preservativos durante todas as formas de atividade sexual.
Imunodeficiência e acompanhamento
Pacientes com imunodeficiência, incluindo aqueles vivendo com HIV ou transplantados, requerem acompanhamento mais rigoroso. A resposta ao tratamento pode ser menos efetiva nessas pessoas, requerendo medidas preventivas mais intensivas e vigilância médica contínua para evitar complicações graves, como câncer.
Diagnóstico do HPV
Exames comuns: papanicolau e colposcopia
O diagnóstico do HPV é crucial para identificar e tratar precocemente as infecções. Dois exames comuns são o papanicolau e a colposcopia.
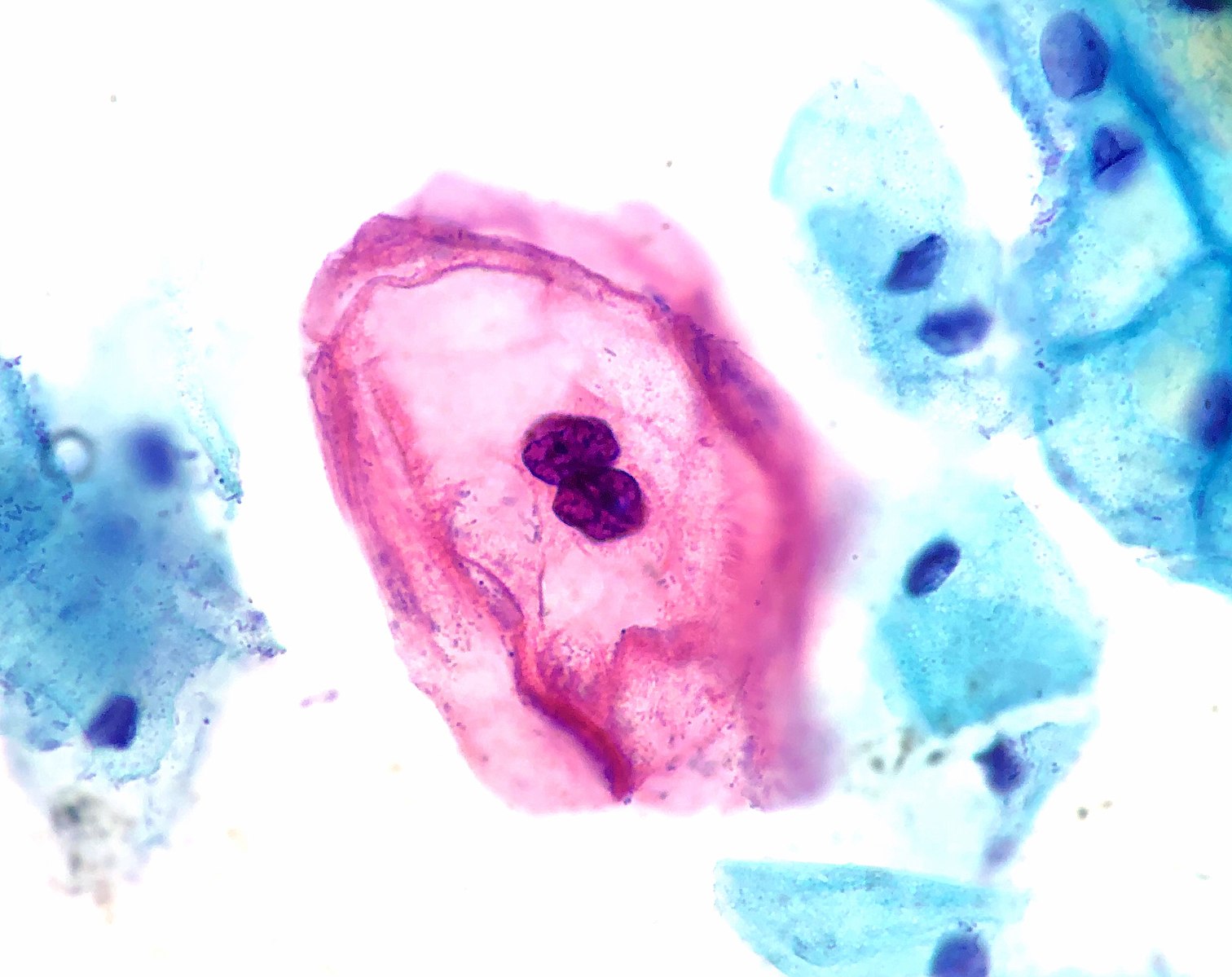
O exame Papanicolau coleta células do colo do útero para detectar alterações celulares causadas pelo HPV. É essencial para mulheres sexualmente ativas, auxiliando na prevenção do câncer de colo do útero. Segundo o Ministério da Saúde, este exame deve ser realizado periodicamente para garantir a detecção precoce de lesões precursoras de câncer.
A colposcopia é um procedimento que utiliza um microscópio para examinar detalhadamente o colo do útero, a vagina e a vulva. Este exame é indicado quando o resultado do Papanicolau é anormal, permitindo uma inspeção mais minuciosa das áreas afetadas e a coleta de biópsias, se necessário.
Tratamento para HPV
Opções de tratamento e manejo de sintomas
O tratamento para HPV varia conforme o tipo de lesão. Para verrugas genitais, métodos químicos e físicos são geralmente aplicados. Substâncias químicas, como ácido tricloroacético, destroem gradualmente as lesões.
Métodos físicos, como cauterização elétrica ou a laser, também são eficazes. A escolha do método depende da localização e quantidade de verrugas. Consultas periódicas são essenciais para acompanhar a eficácia do tratamento e evitar recidivas.
Para lesões pré-cancerosas, a intervenção imediata é crucial. Técnicas de excisão, como a cirurgia de alta frequência, removem as áreas afetadas. O controle contínuo por meio de exames como a colposcopia e o Papanicolau é fundamental para evitar a progressão da doença para um estágio maligno.
Pacientes com HPV e doenças que reduzem a imunidade requerem atenção redobrada devido à baixa resposta ao tratamento e maior risco de complicações. Terapias que atuam na imunidade podem ser consideradas para melhorar a resposta ao tratamento.
A detecção precoce por meio de exames regulares é a melhor forma de prevenir complicações graves. Adotar medidas preventivas, como o uso de preservativos e a vacinação contra o HPV, reduz significativamente o risco de infecção e desenvolvimento de câncer.
Prevenção do HPV
Importância do uso de preservativos
O uso de preservativos reduz o risco de transmissão do HPV. Preservativos masculinos e femininos fornecem uma camada de proteção durante relações sexuais. Embora não cubram toda a pele, ainda ajudam a diminuir as chances de infecção. Conforme o Ministério da Saúde, aproximadamente 80% das pessoas sexualmente ativas contraem o HPV em algum momento.
Vacinação contra o HPV
A vacinação contra o HPV é a forma mais eficaz de prevenção. Introduzida no Brasil em 2014, a vacina quadrivalente protege contra os subtipos 6, 11, 16 e 18, responsáveis por verrugas genitais e câncer de colo do útero. O esquema vacinal passou a ser em dose única em 2024 [Ministério da Saúde]. Dados do Ministério da Saúde indicam que a cobertura vacinal ideal é de 90% para garantir a prevenção efetiva.
O público-alvo da vacinação contra o HPV inclui meninas e meninos de 9 a 14 anos, visando protegê-los antes da exposição ao vírus. Além disso, o grupo prioritário abrange pessoas com imunocomprometimento, vítimas de violência sexual e outras condições específicas definidas pelo Programa Nacional de Imunizações (PNI), podendo receber a vacina até os 45 anos.

